Médula espinal
octubre 8, 2007 at 11:21 am 38 comentarios
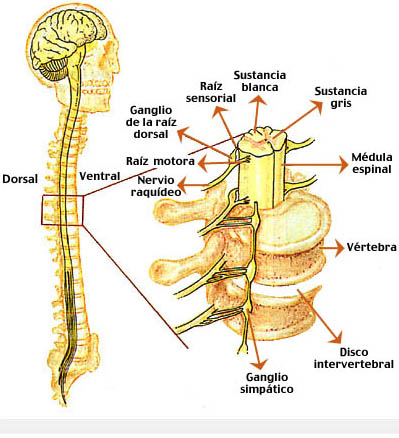
La médula espinal es la parte del SNC que se aloja en el canal vertebral desde el foramen magnum hasta el borde superior del cuerpo de la segunda vértebra lumbar (L2). Tiene forma cilíndrica y su aspecto externo es blanquecino debido a que superficialmente está compuesta de fibras nerviosas mielinizadas. Su longitud varía en los diferentes individuos, pero en general se observa un promedio de 45 cm. Su ancho va cambiando según la cantidad de fibras que lleven sus tractos. A nivel cervical, precisamente donde se originan las raíces que constituyen el plexo braquial, la médula espinal se encuentra notablemente aplanada en sentido anteroposterior formando un engrosamiento fusiforme, el mayor de la médula espinal: el engrosamiento cervical (C3-T2). Asimismo, a nivel torácico inferior y lumbar, en donde se origina el plexo lumbosacro, la médula espinal presenta el engrosamiento lumbar (L1-S3). Los máximos engrosamientos medulares corresponden con las últimas vértebras cervicales y la última torácica. El extremo inferior de la médula espinal termina en forma de cono: el cono medular. Una fina banda de tejido fibroso, el filum terminale, avanza en medio de la cauda equina hasta unirse al periostio del dorso del cóccix. El filum terminale es una prolongación de la piamadre que indica el camino de regresión de la médula espinal y tiene la función de fijar el extremo inferior la médula espinal. Bajo el cono medular y hasta la terminación del saco dural en el borde inferior de S2, el espacio subaracnoideo sólo contiene la cauda equina y el filum terminale flotando en LCR. Por tal razón, esta es la zona con menor riesgo para efectuar una punción lumbar. A las raíces correspondientes a los segmentos lumbares, sacro y coccígeo que corren verticalmente bajo el cono medular se les denomina cauda equina por su notable parecido a una «cola de caballo».
Al desprender las meninges que cubren la médula espinal, se observa en ella un tenue surco que recorre la línea media posterior (surco mediano posterior) y una fisura profunda que va por la línea media anterior (fisura mediana anterior). Ambos elementos dividen a la médula espinal en dos mitades relativamente simétricas. Los 31 pares de nervios espinales o raquídeos se unen a la médula espinal a través de sus raíces posteriores (sensitivas) y anteriores (motoras). Cada raíz consta de un grupo de raicillas que se van expandiendo a medida que se acercan a la médula, llegando a abarcar la totalidad de su segmento medular. El lugar donde las raicillas posteriores penetran a la médula espinal está indicado por un surco profundo, el surco lateral posterior. Por otra parte, las raicillas anteriores no emergen por un lugar específico indicado por un surco, aunque algunos autores hacen referencia al surco lateral anterior. Con propósitos descriptivos, se ha dividido cada mitad de la médula espinal en tres columnas de sustancia blanca (columnas blancas, cordones o funículos) tomando como límites los diferentes surcos y fisuras: (1) Cordón Posterior, entre el surco mediano posterior y el surco lateral posterior (2) Cordón Lateral, entre el surco lateral posterior y la salida de las raicillas anteriores de los nervios espinales (3) Cordón Anterior, entre la salida de las raicillas anteriores y la fisura mediana anterior. En los segmentos medulares superiores cada cordón posterior está dividido por el tabique intermedio posterior que en la superficie está indicado por el tenue surco intermedio posterior.
Es sabido que durante la 12º semana de vida intrauterina la médula espinal abarca todo el canal vertebral, pero debido al crecimiento desproporcionado de la médula espinal y la columna vertebral, el extremo inferior de la médula va alcanzando niveles progresivamente más altos. Al momento del nacimiento, la médula espinal está a nivel de L3, pero como el crecimiento vertebral continúa unos años, finalmente la médula espinal alcanza el borde superior del cuerpo de L2 en los individuos adultos. Consecuencia de este crecimiento diferencial es que los segmentos medulares no se corresponden con los segmentos vertebrales:
· A los segmentos vertebrales de C1 a C3 les corresponde los segmentos medulares de C1 a C3, respectivamente.
· A los segmentos vertebrales de C4 a C7 se les suma 1 y se obtiene el segmento medular correspondiente. Por ejemplo, a la vértebra C5 le corresponde el segmento medular C6.
· A las vértebras T1 a T6 se les agrega 2 y se obtiene el segmento medular. Por ejemplo, a la vértebra T2 le corresponde el segmento medular T4.
· A las vértebras T7 a T9 se les suma 3 y se obtiene el correspondiente segmento medula. Por ejemplo, a la vértebra T7 le corresponde el segmento medular T10.
· A las vértebras T10 a T12 les corresponde los segmentos medulares desde L1 hasta L5.
· A las vértebras L1 y borde superior de L2 les corresponde el segmento medular sacro-coccígeo.

Los nervios espinales de cada segmento medular siempre salen por el respectivo agujero intervertebral. Si bien las raíces de los nervios cervicales corren horizontalmente, como consecuencia del crecimiento diferencial vertebromedular las raíces de los nervios espinales hacen su recorrido cada vez más vertical mientras más bajo es el segmento medular.
LAS MENINGES ESPINALES
La médula espinal, al igual que el encéfalo, está envuelta por las meninges: duramadre, aracnoides y piamadre.
La duramadre es una membrana fuerte, densa y fibrosa que envuelve la médula espinal y la cauda equina. Se continúa a través del foramen magnum con la duramadre que recubre el encéfalo. El saco dural -la cavidad que forma la duramadre- se encuentra separado laxamente de las paredes del canal vertebral por el espacio epidural (también llamado espacio extradural o peridural). Este espacio es ocupado por tejido conjuntivo laxo y por el plexo venoso vertebral interno. Los ganglios de la raíz posterior se ubican dentro del agujero intervertebral, y justo por fuera de él se unen ambas raíces para formar un nervio raquídeo mixto. Cuando ambas raíces atraviesan la duramadre y la aracnoidea a nivel del agujero intervertebral, la duramadre se adhiere fuertemente a cada nervio formando una capa continua con el epineuro.
La aracnoides es una membrana delgada e impermeable que recubre totalmente la médula espinal. Se ubica entre la piamadre, más profunda, y la duramadre, más superficial. Entre la piamadre y la aracnoides existe un espacio bastante amplio: el espacio subaracnoideo. Este espacio rodea todo el encéfalo y prosigue inferiormente a través del foramen magnum hasta el borde inferior de S2, en donde la duramadre y la aracnoides se fusionan con el filum terminale no dejando espacio alguno. Su importancia radica en que contiene el líquido cefalorraquídeo. El espacio subaracnoideo es atravesado por finas trabéculas aracnoideas que se unen a la piamadre. Como la aracnoides se continúa con las raíces de los nervios espinales hasta su salida por el agujero intervertebral, se forman unas pequeñas extensiones laterales del espacio subaracnoídeo.
La piamadre es una capa única y delgada de carácter vascular que se adosa íntimamente a la médula espinal. Por las caras laterales de la médula, a igual distancia entre las raíces posteriores y anteriores de los nervios espinales, unas 22 extensiones membranosas puntiformes de la piamadre van a insertarse firmemente a la cara interna de la duramadre y aracnoides: se trata de los ligamentos dentados. Ellos facilitan la suspensión de la médula espinal justo en medio del saco dural. En tal función también participan: (1) la continuidad con el tronco encefálico (2) la presión ejercida por el LCR (3) el filum terminale.
ESTRUCTURA INTERNA DE LA MEDULA ESPINAL
En un corte transversal se observa que la médula espinal consta de una región central con forma de H llamada sustancia gris, y una región periférica de aspecto blanquecino denominada sustancia blanca. Las prolongaciones posteriores relativamente delgadas que casi alcanzan el surco lateral posterior se denominan astas posteriores; las prolongaciones anteriores anchas y redondeadas se denominan astas anteriores. La disposición tridimensional de las astas anteriores y posteriores conforman verdaderas columnas que recorren la médula espinal para constituir las columnas grises anterior y posterior. Las astas posteriores, funcionalmente somatosensitivas, están formada por neuronas sensitivas que reciben los impulsos que llegan por las raíces posteriores. Las astas anteriores, funcionalmente somatomotoras, están constituidas por neuronas motoras cuyos axones salen por las raíces anteriores. En los segmentos torácicos y lumbares superiores existe una pequeña asta lateral que emerge de la unión del asta anterior con la posterior y contiene neuronas viscerales simpáticas. En la parte lateral de la base del asta posterior de los segmentos cervicales superiores es difícil distinguir la sustancia gris de la blanca debido a que células y fibras nerviosas se encuentran mezcladas: es la formación reticular que se continúa superiormente como la formación reticular del tronco encefálico.
Las columnas grises anterior y posterior de cada lado se encuentran unidas por una banda transversal de sustancia gris: la comisura gris. Justo en medio de la comisura gris se encuentra un pequeño conducto lleno de LCR que recorre completamente a la médula espinal: el canal central de la médula espinal. Este conducto suele ser apenas visible o permanecer ocluido con el epitelio cilíndrico ciliado que lo recubre (epéndimo). Superiormente, se continúa con el canal central de la mitad caudal del bulbo raquídeo para luego abrirse paso a la cavidad del cuarto ventrículo. En el extremo inferior de la médula espinal puede formar una dilatación que se prolonga hacia el filum terminale (ventrículo terminal). El canal central sirve de referencia para dividir la comisura gris en dos mitades en sentido anteroposterior: la comisura gris anterior y la comisura gris posterior. Entre la comisura gris anterior y la fisura mediana anterior existe una banda transversal de sustancia blanca que comunica ambos cordones anteriores, la comisura blanca anterior. Los cordones posteriores están totalmente separados por el tabique mediano posterior que va desde el surco mediano posterior hasta la comisura gris posterior.
La cantidad de sustancia gris presente en los diferentes niveles medulares depende de la cantidad de músculos inervados por ese nivel. Por tal motivo, en los segmentos torácicos las astas son delgadas y pequeñas, mientras que en los segmentos cervicales inferiores y lumbosacros las astas son gruesas ya que contienen las neuronas motoras y sensitivas asociadas a los plexos braquial y lumbosacro. En los vértices de las astas posteriores de estos últimos segmentos es posible observar un área de sustancia gris de apariencia gelatinosa denominada sustancia gelatinosa, que también está presente en segmentos torácicos pero menos aparente debido a su escasez.
Estructura de la Sustancia Gris
La sustancia gris de la médula espinal está formada por un conjunto de somas neuronales multipolares, neuroglias y vasos sanguíneos. Las neuroglias se encargan de formar una intrincada red que nutre y soporta a las células nerviosas. Existe un número considerable de agrupaciones celulares muy bien definidas:
(1) NUCLEOS DE LAS ASTAS ANTERIORES: La mayoría de las neuronas de las columnas grises anteriores son multipolares, con grandes prolongaciones y abundantes cuerpos de Nissl. Sus axones eferentes alfa forman las raíces anteriores de los nervios espinales e inervan los músculos estriados. Por otra parte, los axones eferentes gamma son las prolongaciones de las neuronas multipolares más pequeñas del asta anterior e inervan las fibras intrafusales de los husos musculares.
Los grupos celulares más mediales de la columna gris anterior inervan la musculatura axial, mientras que los grupos laterales inervan las extremidades; esto explica la prominencia en la parte lateral del asta anterior en los segmentos que originan los plexos braquial y lumbosacro. Los grupos celulares que inervan la musculatura proximal de las extremidades se disponen medialmente, mientras los que inervan la musculatura distal están lateralmente. Esta es la razón que explica la existencia de lesiones que producen parálisis de un grupo muscular sin afectar a otro.
Existen descripciones citoarquitectónicas que nombran una infinidad de grupos columnares, pero ciertamente esto no es de validez ante una aproximación clínica. Es más práctico dividir la columna gris anterior en tres grupos: lateral, central y medial. (a) el grupo lateral está presente en los segmentos medulares cervicales y lumbosacros e inerva la musculatura de las extremidades superiores e inferiores. (b) el grupo central es el más pequeño y se encuentra en algunos segmentos cervicales y en los lumbosacros. En los segmentos medulares C3, C4 y C5 se encuentra el núcleo frénico que da la inervación del diafragma. En los cinco o seis segmentos cervicales superiores se forma el núcleo accesorio, el cual proporciona la inervación a los músculos esternocleidomastoideo y trapecio. Los axones de las neuronas que forman el núcleo accesorio originan la raíz espinal del nervio accesorio (XI). Entre los segmentos L2 y primeros sacros se encuentra el núcleo lumbosacro, cuyos axones tienen una distribución aún no conocida. (c) el grupo medial está presente en la mayoría de los segmentos medulares. Sus prolongaciones inervan los músculos del cuello y tronco, incluyendo los músculos intercostales y abdominales.
(2) NUCLEOS DE LAS ASTAS POSTERIORES: (a) la sustancia gelatinosa está formada de pequeñas neuronas Golgi tipo II. Recibe estímulos exteroceptivos que vienen por las raíces posteriores, entre ellos, de dolor y temperatura (estímulos termalgésicos). Se ubica en los vértices de las astas posteriores a lo largo de la médula espinal, constituyendo un componente notable en C1 y C2 que se denomina núcleo espinal del trigémino. Este núcleo recibe impulsos de la raíz sensitiva del nervio trigémino. (b) anteriormente a la sustancia gelatinosa se ubica un importante grupo neuronal: el núcleo propio. Este núcleo recibe estímulos propioceptivos a través de fibras provenientes del cordón posterior (sensaciones de posición, movimiento, discriminación espacial y vibración). (c) en el centro del asta posterior se ubican algunas interneuronas y unas pequeñas neuronas receptoras de estímulos exteroceptivos. (d) en la porción medial de la base del asta posterior desde el segmento medular C8 hasta L3 o L4 se encuentra el núcleo torácico, también denominado nucleus dorsalis o Columna de Clark. Este núcleo recibe estímulos propioceptivos desde los husos musculares y tendinosos. (e) los núcleos viscerales aferentes están formados por pequeñas neuronas que se encuentran ubicadas lateralmente al núcleo torácico. Están presentes desde los segmentos torácicos hasta el segmento L3 conformando el asta lateral de la médula espinal. Se relacionan con la recepción de información visceral aferente que llega por las raíces posteriores. Desde estos núcleos salen axones que acompañan a las fibras de las neuronas somatomotoras que constituyen la raíz anterior de la médula espinal.
Láminas de la sustancia gris
Basándose en la anatomía microscópica de la médula espinal, la sustancia gris se ha dividido en una serie de 10 láminas, denominadas láminas de Rexed. El asta posterior incluye las láminas I a VI, la zona intermedia corresponde a la lámina VII, y el asta anterior está constituida por las láminas VIII, IX y X. Cada lámina se relaciona con determinadas estructuras; por ejemplo, la sustancia gelatinosa se encuentra en la lámina II, el núcleo torácico se encuentra en la lámina VII, etc.
Estructura de la Sustancia Blanca
La sustancia blanca de la médula espinal está compuesta por una gran cantidad de fibras nerviosas, neuroglias y vasos sanguíneos. En un corte transversal se observa su disposición alrededor de la sustancia gris. Su color se debe a la presencia de una gran proporción de fibras mielínicas que corren longitudinalmente, aunque también existe cierta cantidad de fibras amielínicas. Las fibras nerviosas de la sustancia blanca se encargan de unir los segmentos medulares entre sí, y la médula espinal con el encéfalo. Aunque algunos tractos de la médula espinal se concentran en lugares específicos, se ha demostrado la existencia de áreas superpuestas.
Las fibras de las raíces posteriores que llegan hasta el asta posterior presentan diferentes morfologías según el estímulo que ellas transmitan. Las fibras que transmiten aferencias exteroceptivas son de pequeño calibre y poco mielínicas, mientras que las que llevan impulsos propioceptivos son más gruesas y mielinizadas. Las neuronas que sinaptan con la sustancia gelatinosa son amielínicas. Las fibras de la raíz posterior toman contacto con las neuronas del asta anterior directamente o a través de interneuronas cuyos somas se encuentran en el asta posterior. Los axones de las interneuronas cruzan por la comisura blanca anterior y por la comisura gris para sinaptar con las motoneuronas del lado opuesto (base de los reflejos segmentarios cruzados)
En la médula espinal existen tres niveles fundamentales de organización: se reconoce una organización segmentaria base de las actividades reflejas segmentarias representadas en el arco reflejo, una intersegmentaria que enlaza los mecanismos segmentarios, y una suprasegmentaria por la cual las actividades medulares son coordinadas por los centros encefálicos.
Reflejos Medulares
El reflejo es la unidad fisiológica del sistema nervioso. Se define como una respuesta motriz de tipo involuntaria que ocurre inmediatamente después de aplicar un estímulo en particular, y que puede ser o no consciente. Si la respuesta no es inmediata no puede ser considerada un reflejo. Otra característica de la respuesta refleja es que parece presentarse y ejecutarse con un fin determinado, y la respuesta se coordina y adapta en vista de tal fin. Su base anatómica es el arco reflejo, cuyos componentes básicos son: (1) un órgano receptor (2) una neurona aferente (3) una neurona eferente (4) un órgano efector. Como este arco reflejo sólo involucra una sinapsis, se denomina arco reflejo monosináptico; por ello, el tiempo entre la aplicación del estímulo y la aplicación del reflejo es muy pequeño (período latente breve), como sucede en los reflejos patelar y corneal. Los arcos reflejos cumplen importantes funciones, entre ellas, la mantención del tono muscular y, por ende, la postura corporal. De hecho, el movimiento puede considerarse como una expresión motora de un conjunto de respuestas reflejas influenciadas por el encéfalo.
Los reflejos tienen una localización perfecta y estricta, o sea, originan siempre una respuesta que ocurre siempre en el mismo sitio. Se ha demostrado que luego de la descarga normal de la neurona eferente sobre el órgano efector viene un período prolongado de descarga asincrónica. Este suceso se explica por la presencia de colaterales del axón de la neurona aferente que sinaptan con interneuronas que vuelven a sinaptar con la neurona eferente, produciendo una descarga prolongada luego del impulso inicial. Luego de ocurrido el reflejo, viene un período refractario en el cual no es posible una respuesta refleja ante un estímulo. Los centros reflejos son muy susceptibles a la hipoxia y a ciertos fármacos, y es por ello que la ausencia o cualquier alteración de la actividad refleja juega un papel preponderante en el diagnóstico clínico.
Existen dos propiedades de los reflejos medulares que deben considerarse: (1) la ley de la inervación recíproca indica que los reflejos extensor y flexor de un mismo miembro no pueden realizarse simultáneamente. Se cree que la neurona aferente que llega al músculo flexor envía colaterales al músculo extensor para inhibirlo (2) el reflejo de extensión cruzado: Al provocar el reflejo de flexión en el miembro inferior de un lado, el miembro del otro lado se hiperextiende. Si se estimula alternativamente la planta de un pie y del otro se produce un movimiento de pedaleo. Estas respuestas también han sido observadas en el miembro superior, pero son menos frecuentes.
Los reflejos segmentarios son fuertemente influenciados por centros neuronales superiores a través de los tractos descendentes largos. Así, la sección transversal de la médula espinal involucra la pérdida de estas influencias y causa un estado de depresión funcional de toda la región corporal que depende de los segmentos medulares bajo la sección. Esta respuesta se caracteriza por una parálisis flácida, gran vasodilatación e hipotensión arterial, incontinencia urinaria y fecal y ausencia de reflejos (arreflexia). Esta etapa transitoria de shock espinal evoluciona hacia una rigidez de decerebración, caracterizada por la aparición de los reflejos segmentarios y aumento del tono muscular debido a una hiperactividad de las fibras eferentes gamma sobre los husos musculares, descontroladas porque no tienen control de los centros superiores (automatismo medular). Se admite corrientemente que la acción de la corteza motora y la vía piramidal inhiben el tono muscular. Es por ello que en la rigidez de decerebración por lesión de la vía corticoespinal se observa una marcada hipertonía. Algunos investigadores afirman que en realidad la corteza motora es una gran potencializadora del tono muscular y que es el área premotora (porción anterior al giro precentral) la que genera los impulsos inhibitorios. La lesión de las vías piramidales y la corteza motora no produce hipertonía si no se lesiona al mismo tiempo el área premotora o las vías extrapiramidales. De este modo, se ha llegado a la conclusión de que la hipertonía es en realidad extrapiramidal y no piramidal.
Un corte incompleto de la médula espinal que involucre todos los tractos excepto el vestibuloespinal, produce un dominio marcado del incremento del tono en los músculos extensores más que en los flexores (paraplejía en extensión). La sección de todos los tractos produce una flexión como respuesta a reflejos y una disminución del tono de los músculos extensores (paraplejía en flexión).
Cuando las motoneuronas inferiores van atravesando la sustancia blanca camino a formar las raíces anteriores de los nervios espinales, emiten colaterales que hacen sinapsis con unas neuronas colinérgicas denominadas células de Renshaw. Estas interneuronas vuelven a hacer sinapsis con motoneuronas inferiores cercanas, formando un circuito reverberante que inhibe la actividad de estas últimas. Por ello, la estimulación de cada motoneurona tiende a inhibir las neuronas motoras circundantes. Este sistema de inhibición recurrente muestra que el sistema motor hace uso del principio de la inhibición lateral para permitir la transmisión de la señal primaria sin que disminuya su intensidad, al mismo tiempo que suprime la tendencia a diseminarse por las neuronas adyacentes.
Las fibras de las raíces posteriores no sólo terminan en su segmento medular. Una considerable parte de ellas se bifurcan al penetrar a la médula y se dividen en ramas ascendentes y descendentes que emiten colaterales hacia el asta posterior hasta que ellas mismas terminan en la sustancia de segmentos superiores o inferiores. Muchas ramas descendentes se agrupan formando tractos que corren en la columna blanca posterior y establecen conexiones intersegmentarias. Las interneuronas del asta posterior extienden sus axones a la sustancia blanca cerca de la sustancia gris, constituyendo los fascículos propios. Su interrupción produce trastornos en los reflejos intersegmentarios. Son muy importantes en funciones reguladoras automáticas medulares como los que controlan la micción en segmentos lumbosacros o los que intervienen en el control sinérgico de los músculos respiratorios en la porción superior de la médula espinal.
La organización suprasegmentaria comprende los tractos ascendentes largos que llevan impulsos aferentes a centros encefálicos, y los tractos descendentes largos por los cuales estos centros neuronales superiores influyen en las motoneuronas inferiores.
TRACTOS ASCENDENTES LARGOS
Los tractos ascendentes son paquetes de fibras nerviosas sensitivas de diferentes tipos y funciones que transcurren por la sustancia blanca de la médula espinal, estableciendo comunicación entre segmentos medulares o con centros neuronales superiores. Se encargan de conducir información sensitiva que puede ser o no consciente.
La base anatómica de una vía ascendente que trae información desde los receptores periféricos consta de tres neuronas. La neurona de primer orden tiene su soma en un ganglio de la raíz posterior; desde allí, la prolongación periférica (la dendrita) hace contacto con el receptor periférico y la prolongación central (el axón) penetra a la médula espinal formando parte de la raíz posterior hasta sinaptar con la neurona de segundo orden. El axón de esta neurona puede decusarse o seguir ipsilateralmente hasta un centro superior del SNC. En este centro, que generalmente es el tálamo, se encuentra la neurona de tercer orden cuyo axón llega hasta el área sensitiva de la corteza cerebral. Debe considerar que esta es sólo una descripción general de los tractos ascendentes que no estipula los accidentes anatómicos específicos de cada tracto. Por ejemplo, hay vías que involucran más de tres neuronas, u otras que no llegan a las áreas corticales sensitivas.
La información sensitiva que llevan estos tractos puede ser clasificada en: (1) Propiocepción: respuesta a estímulos internos relacionados con el control consciente e inconsciente de la postura corporal y tono muscular. (2) Exterocepción: respuestas a estímulos ambientales como dolor, temperatura o tacto.
PROPIOCEPCION
La propiocepción se produce por estimulación de los diversos receptores ubicados en los músculos, tendones y articulaciones (husos musculares y órganos tendinosos de Golgi). Estos impulsos se transmiten por fibras Ia y Ib y es principalmente propioceptiva inconsciente, aunque también existen aferencias exteroceptivas de tacto grueso, presión y dolor. Los impulsos aferentes que van al cerebelo para la coordinación inconsciente suben por los tractos espinocerebelosos (cordón lateral de la sustancia blanca). Los que van a la corteza cerebral intervienen en el control cortical de los movimientos y a veces originan impresiones conscientes. Estos ascienden por el cordón posterior de la médula espinal (fascículos gracilis y cuneatus).
Tractos espinocerebelosos: Estos tractos se originan en las células nerviosas del asta posterior que forman el núcleo torácico y de grupos celulares mal definidos en la base del asta posterior. Ambos reciben impulsos propioceptivos a través de la raíz posterior y originan axones que recorren la parte más superficial del cordón lateral formando los tractos espinocerebelosos posterior y anterior. El tracto espinocerebeloso posterior lleva impulsos del mismo lado del cuerpo, mientras que el anterior transmite impulsos cruzados y del mismo lado. Su destrucción conduce a la incoordinación muscular y trastornos del tono muscular. Existe cierta superposición en las conexiones terminales de las fibras de ambos tractos.
Tracto espinocerebeloso posterior
La neurona de primer orden tiene su soma en el ganglio de la raíz posterior y su axón sinapta con la segunda neurona en la base del asta posterior de la médula espinal. Es en este lugar donde las neuronas de segundo orden constituyen el núcleo torácico. Los axones ascienden por la región posterolateral del cordón lateral ipsilateral y penetran por el pedúnculo cerebeloso inferior para finalmente alcanzar la corteza cerebelosa. Como el núcleo torácico está presente sólo desde el octavo segmento cervical hasta el tercero o cuarto lumbar, los axones que transportan propiocepción de las regiones lumbar baja y sacra ascienden por el cordón posterior hasta llegar al segmento medular más inferior que contenga este núcleo.
El tracto espinocerebeloso posterior transporta información propioceptiva proveniente de los husos musculares, órganos tendinosos y receptores articulares de las extremidades y del tronco referente a tensión tendinosa y movimientos articulares y musculares. Toda esta información es integrada por la corteza cerebelosa pan luego coordinar los movimientos y mantener la postura corporal.
Tracto espinocerebeloso anterior
El axón de la primera neurona sinapta en el núcleo torácico. La mayoría de los axones de la segunda neurona se decusan y ascienden por el cordón lateral contralateral; una pequeña cantidad de fibras lo hace por el mismo lado. Luego de ascender por el bulbo raquídeo y puente, las fibras penetran al cerebelo por el pedúnculo cerebeloso superior y terminan en la corteza cerebelosa. Es posible que las fibras decusadas de este tracto vuelvan a decusarse dentro del cerebelo. El tracto espinocerebeloso anterior transmite información propioceptiva desde husos musculares, órganos tendinosos y articulaciones del tronco y extremidades. Es posible también que lleve al cerebelo información de la piel y fascia superficial de estas regiones.
Tractos del Cordón posterior: Los axones del cordón posterior no provienen de neuronas del asta posterior, sino que son la continuación directa e ininterrumpida de fibras propioceptivas de la raíz posterior homolateral que entran a la médula espinal a diferentes niveles y que ascienden sin decusarse hasta el bulbo raquídeo. Una vez dentro de la médula, estas fibras se dividen en ramas ascendentes largas y ramas descendentes cortas que sinaptan con neuronas del asta posterior, interneuronas y neuronas del asta anterior a distintos niveles medulares; se cree que estas conexiones participan en reflejos intersegmentarios. La mayoría de las fibras ascendentes continúan hacia el bulbo raquídeo sin hacer sinapsis en la médula espinal. Conforme van entrando, las fibras de niveles inferiores son desplazadas a la línea media por las que ingresan a niveles más altos. De esta manera, en el extremo medular superior las fibras de los segmentos sacros se ubican medialmente y las de los segmentos cervicales están lateralmente. Las fibras de la mitad medial de cada cordón posterior ubicadas entre el tabique intermedio posterior y el tabique mediano posterior forman fascículo gracilis (de Goll). Este tracto está presente a lo largo de toda la médula y contiene las fibras ascendentes largas de los segmentos sacros, lumbares y seis últimos torácicos que llevan impulsos propioceptivos de las extremidades inferiores y la mitad inferior del tronco. Las fibras de la mitad lateral de cada cordón posterior entre el tabique intermedio posterior y el surco lateral posterior constituyen el fascículo cuneatus (de Burdach). Este tracto está presente desde el sexto segmento torácico y contiene las fibras ascendentes largas de los segmentos cervicales y seis primeros torácicos que llevan impulsos propioceptivos de la parte superior del tronco y del miembro superior.
Las fibras de ambos tractos sinaptan con la neurona de segundo orden a nivel del bulbo raquídeo en los núcleos gracilis y cuneatus. Los axones de la neurona de segundo orden (fibras arqueadas internas) se dirigen anteromedialmente y cruzan la línea media formando la decusación sensitiva. Luego, las fibras ascienden formando un paquete compacto que cruza el tronco encefálico: el lemnisco medial. Las fibras sinaptan con la neurona de tercer orden en el núcleo ventral posterolateral del tálamo. Luego de cruzar el brazo posterior de la cápsula interna y la corona radiada, los axones de esta tercera neurona terminan en el giro postcentral de la corteza cerebral (área somestésica). En esta zona cortical, se interpretan las sensaciones de la mitad contralateral en forma invertida (cabeza en zona inferior , pierna en zona superior)
Estos tractos transmiten impulsos de percepción fina de los estímulos táctiles, incluyendo sensación táctil con elemento espacial. Su daño provoca que el paciente no precise el sitio del estímulo táctil ya sea de tipo único o doble simultáneo. Además, gracias a los impulsos propioceptivos transmitidos por estos tractos es posible reconocer conscientemente sensaciones vibratorias, movimientos activos o pasivos y la posición de las partes del cuerpo aunque no se les haya visto. Si se destruyen los tractos de la columna blanca posterior, sería imposible determinar en qué posición están los pies o los dedos a menos que los vea, y se pierde la sensación de movimiento y posición de los miembros inferiores. Si se les pide a estos pacientes que junten sus pies, so observa en ellos un movimiento de tambaleo.
Algunas fibras de segundo orden de aquellas neuronas del fascículo cuneatus que se originan en los segmentos cervicales y torácicos bajos penetran al cerebelo a través del pedúnculo cerebeloso inferior ipsilateral. Esta vía es el denominado tracto cuneocerebelar y sus fibras constituyen las fibras arqueadas externas posteriores. Estas fibras concluyen en las porciones cerebelosas relacionadas con las extremidades superiores. El tracto cuneocerebelar lleva información propioceptiva de los músculos y articulaciones del territorio cervical al cerebelo.
EXTEROCEPCIÓN
Se relaciona con las sensaciones de calor, frío, dolor y forma gruesa de sensación táctil. La sustancia gelatinosa se relaciona en parte con la recepción de impulsos dolorosos a través de fibras amielínicas y poco mielinizadas que constituyen el tracto posterolateral (de Lissauer) ubicado entre el vértice del asta posterior y la superficie de la médula espinal cercano a las raíces posteriores. Todas las células de la columna gris posterior que reciben impulsos exteroceptivos originan axones que se decusan pasando por la comisura blanca anterior al lado opuesto, en donde se separan en dos tractos ascendentes: Los tractos espinotalámicos lateral y anterior.
Tracto espinotalámico lateral
Las sensaciones de dolor y temperatura captadas por las terminaciones nerviosas libres de la piel son llevadas a la médula espinal a través dedos tipos de fibras: (1) fibras de conducción lenta de tipo C (2) fibras de conducción rápida de tipo delta A. Las fibras de conducción rápida se encargan de dar la alerta ante un estímulo de dolor agudo. Las fibras de conducción lenta son las responsables del prolongado dolor de las quemaduras. Por otra parte, las sensaciones térmicas también son transmitidas tanto por fibras de tipo C y A delta.
Los axones que transportan información termalgésica penetran en la zona posterior de la médula proyectándose como fibras ascendentes, dos a tres segmentos medulares formando el tracto posterolateral. Estas fibras de la neurona de primer orden terminan sinaptando en neuronas de la sustancia gelatinosa de las astas posteriores. El neurotransmisor involucrado en la sinapsis de las fibras de tipo C es la sustancia P. Este neuropéptido se fabrica con lentitud en las sinapsis y además se degrada lentamente. Por ello, es posible que su concentración en la sinapsis aumente considerablemente al menos durante unos segundos luego de haber comenzado la estimulación dolorosa. Una vez finalizada la sensación de dolor, la sustancia P persiste durante algunos segundos o incluso minutos. Esto podría explicar el aumento progresivo de la intensidad del dolor lento crónico con el pasar del tiempo y la persistencia del dolor aunque ya haya cesado el estímulo que lo causa.
Las fibras de segundo orden se decusan a través de las comisuras blanca anterior y terminan constituyendo el tracto espinotalámico lateral en la porción anterior de la columna blanca lateral, medialmente al tracto espinocerebeloso anterior. Las nuevas fibras que se incorporan al tracto lo hacen por su aspecto posteromedial, lo que trae consigo que en la región medular cervical las fibras sacrococcígeas se ubica anterolateralmente y las fibras de segmentos cervicales posteromedialmente. Conforme asciende, el tracto se hace más lateral hasta quedar muy cerca de la superficie medular en la región cervical. La cordotomía interrumpe este tracto bilateralmente eliminando los impulsos dolorosos de la mitad opuesta del cuerpo por debajo del nivel del corte,. Este procedimiento quirúrgico se ha utilizado para abolir el dolor intratable.
En el bulbo raquídeo, este tracto se ubica muy cercano a la superficie entre el núcleo olivar inferior y el núcleo del tracto espinal del trigémino. Se relaciona íntimamente con el tracto espinotalámico anterior originando así el lemnisco espinal. El axón de la neurona de segundo orden prosigue ascendiendo por la región posterior del puente y por el tegmento mesencefálico hasta sinaptar con la neurona de tercer orden en el núcleo ventral posterolateral del tálamo. Es posible que en esta estructura se interpreten algunas sensaciones de dolor y temperatura y que comience la respuesta emocional ante ellos.
Las fibras de tercer orden ascienden a través del brazo posterior de la cápsula interna y luego por la corona radiada hasta alcanzar el área somestésica (giro postcentral de la corteza cerebral). En esta región, la mitad contralateral del cuerpo se representa de forma invertida. La información es interpretada conscientemente y posteriormente es enviada al área de asociación parietal y al área motora de la corteza cerebral.
El tracto espinotalámico lateral presenta una organización somatotópica. Esta se pone de manifiesto ante la presencia de un tumor extramedular, por ejemplo: la presión del tumor sobre la cara lateral de la médula espinal cervical puede interrumpir las fibras de dolor y temperatura de la región sacra contralateral y, conforme crece el tumor, se comprometen las regiones lumbar, torácica y cervical.
Las sensaciones iniciales de dolor punzante y agudo suelen terminar en el área somestésica tal como se ha descrito en el párrafo anterior. Sin embargo, se ha demostrado que las fibras que transmiten sensaciones de dolor por quemaduras sinaptan en la formación reticular para estimular a gran parte del sistema nervioso. A pesar de que la localización del sitio de la lesión es poco precisa, la respuesta generalizada que se provoca actúa como un aviso urgente al organismo.
Que cada persona pueda responder al dolor de distinta manera es debido a que este tipo de sensaciones depende en gran medida de una capacidad encefálica de controlar el grado de señales dolorosas de entrada mediante la activación de un complicado sistema de control del dolor denominado sistema de analgesia. Este complejo bloquea o reduce considerablemente sensaciones de dolor, ya sea del tipo agudo o quemante. El sistema de analgesia consta de tres componentes fundamentales: (1) sustancia gris periacueductal del mesencéfalo y la parte superior del puente que rodea el acueducto cerebral (2) región periventricular del diencéfalo (3) los núcleos de la línea media del tronco encefálico (4) algunas fibras del tracto reticuloespinal que sinaptan con células relacionadas con sensación de dolor en las astas posteriores de la médula espinal y que forman un complejo inhibidor. Es posible que mediante estas vías de comunicación el sistema analgésico suprima las sensaciones de dolor.
Se ha demostrado la existencia de sustancias neurotransmisoras que están relacionadas con el sistema de analgesia y que se encargan de inhibir la liberación de sustancia P a nivel de las astas posteriores: se trata de las endorfinas y encefalinas.
Se piensa que en el lugar donde las fibras de dolor penetran al SNC puede ocurrir una inhibición por parte de fibras aferentes mielínicas que llevan impulsos de tacto y presión que han sido sobreestimuladas. Los excesivos impulsos de sensación no dolorosa de tacto «cierran la puerta» al dolor, por otra parte, el cese de la sobreestimulación «abre la puerta» al dolor. Esta es la denominada teoría de la compuerta (The Gate Theory), que explicaría en parte el cese del dolor con terapias de masaje, aplicación de luz o ultrasonido, acupuntura u otras técnicas. Es posible que mientras el dolor se inhiba de esta manera, el sistema de analgesia se encuentre activamente secretando encefalinas y endorfinas en las astas posteriores y contribuya al control del dolor.
Tracto espinotalámico anterior
Al igual que en el tracto espinotalámico lateral, los axones que provienen de las raíces posteriores penetran a las astas posteriores y se dividen en ramas ascendentes que viajan uno o dos segmentos medulares para formar parte del tracto posterolateral. Es posible que estas fibras sinapten con células de la sustancia gelatinosa. La neurona de segundo orden cruza la línea media a través de la comisura blanca anterior de varios segmentos hasta la columna blanca lateral del lado opuesto. Las fibras que se adhieren al tracto lo hacen por su aspecto medial, y es por ello que en los segmentos medulares superiores las fibras ubicadas lateralmente llevan impulsos de segmentos sacros y las más mediales son fibras provenientes de segmentos cervicales.
En el bulbo raquídeo, los tractos espinotalámico anterior y lateral y el tracto espinotectal ascienden asociados en una colección de fibras denominadas lemnisco espinal, ubicadas posteriormente al núcleo olivar e íntimamente relacionadas al lemnisco medial. En cl puente, el lemnisco espinal asciende por la región posterior para luego atravesar el tegmento del mesencéfalo. La neurona de tercer orden del tracto espinotalámico anterior tiene su soma en el núcleo ventral posterolateral del tálamo. Es posible que aquí se interpreten algunas sensaciones de tacto y presión.
Los axones de esta tercera neurona prosiguen por la cápsula interna y la corona radiada hasta el área somestésica de la corteza parietal (giro postcentral). Allí se representa, de forma invertida, la mitad contralateral del cuerpo
El tracto espinotalámico anterior transmite impulsos de presión y sensación táctil no referidos a discriminación espacial.
La lesión de los tractos espinotalámicos de un lado provoca la pérdida de la sensibilidad del lado opuesto del cuerpo por debajo del nivel de la lesión. La destrucción de la comisura blanca anterior provoca la pérdida de los impulsos exteroceptivos de ambos lados y provoca la pérdida de las sensaciones de temperatura y dolor bilateralmente a nivel de la lesión. El tacto no se afecta ya que también es transmitido por los tractos del cordón posterior. Un ejemplo de este tipo de lesión es la siringomielia.
Tracto espinotectal
Los tractos espinotalámicos ascienden por el tallo cerebral hasta el tálamo, pero a nivel del mesencéfalo muchas fibras abandonan los tractos y sinaptan con neuronas del colículo superior. Estas fibras constituyen el tracto espinotectal. Se cree que esta vía que se relaciona con actividades reflejas mesencefálicas (reflejos espinovisuales y los movimientos de ojos y cabeza hacia la fuente de estimulación). El tracto espinotectal es indistinguible de los espinotalámicos en la médula espinal
Tracto espinorreticular
Las fibras de la neurona de primer orden penetran por la raíz posterior y sinaptan con neuronas de la sustancia gris de la médula espinal que no se han precisado. Los axones de estas neuronas ascienden homolateralmente por el cordón lateral constituyendo el tracto espinorreticular entremezcladas con las fibras del tracto espinotalámico lateral. Terminan sinaptando con neuronas de la formación reticular del tronco encefálico. Este tracto juega un papel importante en los niveles de conciencia del individuo.
Tracto espino-olivar
Las fibras de la neurona de primer orden penetran por las raíces posteriores y sinaptan con neuronas aún no identificadas de la sustancia gris de la médula espinal. Los axones de estas neuronas constituyen el tracto espino-olivar justo en el límite entre los cordones anterior y lateral. Estas fibras terminan sinaptando con el núcleo olivar inferior del bulbo raquídeo; los axones de las neuronas de este núcleo se decusan en la línea media y luego penetran al cerebelo por el pedúnculo cerebeloso inferior. Este tracto transmite impulsos cutáneos y propioceptivos hacia el cerebelo.
Vías viscerales
El dolor visceral es un tipo de dolor periférico proveniente de las vísceras toracoabdominales que se localiza sobre los tejidos que recubren el órgano que lo origina, en especial sobre la piel del tórax y del abdomen, o a una distancia próxima al sitio donde se produce. Esto último es lo que se designa como dolor referido o heterotópico, ya que se refiere de una víscera que lo produce a una región parietal próxima en conexión fisiológica con ella. En realidad, el dolor referirá al dermatoma que originó el órgano en el desarrollo embrionario (regla de los dermatomas). Por ejemplo, el dolor cardíaco es referido a la porción anterior del brazo izquierdo, lo que se explica por el hecho que el corazón y el brazo tienen el mismo origen segmentario. El dolor proveniente de las vísceras toracoabdominales se ha constituido en un elemento importante en el establecimiento del diagnóstico de las patologías que afectan a estos órganos.
A diferencia del dolor superficial, el dolor visceral provocado por lesiones muy localizadas rara vez es intenso, pero si se provoca una estimulación difusa de los receptores de dolor en una extensa área de la víscera el dolor puede ser muy intenso como ocurre en las isquemias, por ejemplo.
Los dolores viscerales suelen ser causados por distensión excesiva, espasmos de la musculatura lisa de una víscera hueca, daño químico o isquemia y son transmitidos hasta la médula espinal por neuronas cuyos somas se encuentran ubicados en un ganglio de la raíz posterior. La dendrita de estas neuronas contacta en la víscera con receptores de dolor y estiramiento; por otra parle, el axón penetra por la raíz posterior y sinapta con neuronas del asta lateral. Las fibras provenientes de estas neuronas ascienden junto a los tractos espinotalámicos, posiblemente a través del tracto espinorreticular, hasta contactar con el núcleo ventral posterolateral del tálamo. Posiblemente, de aquí los axones se dirigen al área somestésica de la corteza cerebral.
Se ha sugerido que el dolor visceral referido se produce de la siguiente manera: Las fibras de tipo C que llevan dolor visceral a un determinado segmento de la médula espinal junto a las fibras que llevan dolor desde la piel pueden sinaptar en una misma neurona de segundo orden de las astas posteriores. Por lo tanto, es posible que algunas de las sensaciones viscerales dolorosas sean conducidas por algunas de estas neuronas en común para ambas vías y que el paciente sienta como si el dolor de la víscera se estuviese produciendo en una determinada región de la piel.
TRACTOS DESCENDENTES LARGOS
Existen diferentes niveles funcionales encefálicos que son capaces de influir en la actividad de las neuronas motoras inferiores de la médula espinal. El sistema piramidal (tractos corticoespinales) y extrapiramidal (tractos rubroespinal, vestibuloespinal, reticuloespinal, tectoespinal, olivoespinal.) forman parte de estos niveles.
Tractos corticoespinales o piramidales
Son los tractos motores más importantes de la médula espinal, ya que conducen impulsos que Inician y controlan los movimientos voluntarios. Debido a que esta vía eferente agrega rapidez y agilidad a los movimientos voluntarios, principalmente actúa en la realización de movimientos rápidos y hábiles; es posible que los movimientos voluntarios más simples estén mediados por otros tractos descendentes. Las neuronas que constituyen los tractos corticoespinales se denominan neuronas motoras superiores. Sus fibras se originan en las células piramidales de la capa V de la corteza cerebral motora, aunque no exclusivamente. Las proporciones son las siguientes: un tercio de las fibras se origina en la corteza motora primaria, un tercio en la corteza motora secundaria (ambas regiones pertenecientes al giro precentral) y un tercio en el giro postcentral. Este último origen no controla la actividad motora precisamente, sino que envía impulsos sensitivos que modulan este tipo de respuestas.
Desde la corteza, alrededor de un millón de fibras pasa a formar parte de la corona radiada para luego penetrar en el brazo posterior de la cápsula interna. En este sitio, las fibras correspondientes a las regiones faciales están cercanas a la rodilla (genu) y las extremidades inferiores se sitúan en un aspecto más posterior de la cápsula interna Las fibras continúan su camino constituyendo las 3/5 partes de la porción media de cada pie del pedúnculo cerebral. Las fibras correspondientes a la región cervical se ubican medialmente y las fibras de las extremidades inferiores lateralmente. En el puente, las fibras pontocerebelosas transversas separan el tracto en varios haces bien definidos. Al penetrar al bulbo raquídeo, las fibras vuelen a reagruparse para constituir las pirámides en la porción anterior de esta región. En la unión bulbomedular, las fibras se decusan parcialmente (decusación de las pirámides): La mayoría de las fibras (90%) pasan al lado opuesto y descienden en el cordón lateral como el tracto corticoespinal lateral, mientras una pequeña proporción no se decusa y desciende en el cordón anterior del mismo lado como el tracto corticoespinal anterior o directo. A medida que estos tractos descienden por la médula, se hacen progresivamente más delgados debido a que sus fibras van haciendo conexiones con las motoneuronas de asta anterior en sucesivos niveles ya sea directa o indirectamente a través de interneuronas. Si bien las fibras del tracto piramidal directo no se decusan a nivel bulbar, sí lo hacen a través de la comisura blanca anterior en los segmentos cervicales y torácicos superiores para así alcanzar el asta anterior del lado opuesto. Las fibras del tracto corticoespinal lateral, ya decusadas a nivel bulbar, terminan en las astas anteriores de todos los segmentos medulares. A fin de cuentas, cada hemisferio cerebral se relaciona funcionalmente con el lado opuesto del cuerpo. Estudios histológicos experimentales han demostrado la presencia de fibras piramidales que conectan cada hemisferio cerebral con las motoneuronas inferiores ipsilaterales, pero parecen ser tan escasas que no son significativas frente a una valoración clínica.
La mayoría de las fibras corticoespinales sinapta con una interneurona, y es ésta la que se comunica con varias motoneuronas gamma, incluso con la de segmentos medulares adyacentes amplificando así la respuesta; sólo las fibras corticoespinales más gruesas son las que sinaptan directamente con las motoneuronas del asta anterior.
Existen colaterales de las fibras corticoespinales que nacen apenas empiezan a descender y que ascienden para inhibir la función de las neuronas motoras de las regiones corticales adyacentes. Otras ramas sinaptan con los núcleos caudado, lentiforme, rojos, olivares y reticulares, con la función de mantener cierto flujo de información acerca de la actividad de la corteza motora. Estas regiones subcorticales podrían ejercer otras funciones reguladoras sobre las neuronas motoras inferiores a través de otras vías descendentes. Se sabe también de un componente cortico nuclear que se dirige al tronco encefálico para contactar con los núcleos de los pares craneales III, IV, V, VI, VII, IX, X, XI y XII.
SISTEMA EXTRAPIRAMIDAL
Se ocupa el término de sistema extrapiramidal para referirse a todos los tractos descendentes que no sean los corticoespinales y que influyen en la actividad somatomotora de los músculos estriados. Este sistema constituye una especie de enlace indirecto de las áreas motoras corticales con las motoneuronas inferiores de los nervios craneales y espinales. Actualmente se ha abandonado la idea de un sistema piramidal y otro extrapiramidal ya que es muy bien conocida la estrecha relación funcional entre ambos.
Tractos Corticorrubral y Rubroespinal
Ambos forman la vía corticorrubroespinal. El tracto corticorrubral se origina en la corteza premotora (área 6) y termina en el núcleo rojo (mesencéfalo). Las fibras del tracto rubroespinal se originan en la porción magnocelular del núcleo rojo y transmiten impulsos provenientes de: (1) el mismo núcleo rojo (2) cerebelo (3) cuerpo estriado. Las fibras se decusan a la misma altura del núcleo rojo y continúan por el tronco encefálico hasta el cordón lateral de la médula espinal, anterolateralmente al tracto corticoespinal lateral, para finalmente hacer sinapsis con las interneuronas de las astas anteriores. Se cree que es una importante vía indirecta por la cual el cerebelo y la corteza cerebral pueden influir sobre las motoneuronas inferiores alfa y gamma, facilitando la actividad de los músculos flexores e inhibiendo la actividad de los extensores. A medida que se asciende en la escala evolutiva, se observa una relación inversamente proporcional entre el desarrollo del tracto rubroespinal y los tractos piramidales: conforme los tractos piramidales se agrandan, el rubroespinal se adelgaza considerablemente. Esta es otra muestra más de la proscencefalización de las funciones, en donde los niveles funcionales superiores priman ante los inferiores. Todo lo antedicho explica porqué en el hombre el tracto rubroespinal es pequeño y relativamente insignificante.
Tracto vestibuloespinal
Este tracto se presenta difusamente y mezclado con otros tractos en la periferia del cordón anterior de la médula espinal hasta sinaptar con interneuronas del asta anterior. Sus fibras, en mayoría homolaterales, se originan en el núcleo vestibular lateral del bulbo raquídeo, el cual recibe aferencias que provienen del sistema de canales semicirculares a través del nervio vestibular y del cerebelo. Las fibras terminan sinaptando en el asta anterior con interneuronas y selectivamente con motoneuronas de los músculos extensores. A través de este tracto, el oído interno y el cerebelo se encargan de facilitar la actividad de los músculos extensores e inhibir a los flexores, relacionándose así con la mantención del tono muscular y las posturas antigravitatorias (por ejemplo, la posición erecta). Además, interviene en los ajustes posturales del cuerpo relacionados con los movimientos de la cabeza.
Tracto Tectoespinal
Este tracto es mero remanente de una vía que controlaba las motoneuronas inferiores desde los centros de reflejos visuales mesencefálicos. Sus fibras se originan en el colículo superior del mesencéfalo y se decusan inmediatamente para descender por el tronco encefálico en una región cercana al fascículo longitudinal medial. En la columna vertebral este tracto desciende a través del cordón anterior por delante del tracto reticuloespinal anterior cercano a la fisura mediana anterior. Sus fibras terminan sinaptando con interneuronas de los segmentos cervicales superiores. Se relaciona funcionalmente con los movimientos posturales reflejos producidos en respuesta a estímulos visuales.
Tractos Corticorreticular y Reticuloespinales
Los tractos corticorreticular y reticuloespinales conforman la vía corticorreticuloespinal. Las fibras corticorreticulares se originan en el área premotora de la corteza cerebral (área 6), descienden junto al tracto corticoespinal y terminan en los núcleos reticulares del puente y bulbo raquídeo.
Los tractos reticuloespinales son importantes vías que llevan impulsos desde el mesencéfalo y rombencéfalo relacionadas con el control del tono muscular. Se originan en los difusos grupos de núcleos reticulares de la formación reticular del tronco encefálico.
– Los axones de los núcleos reticulares del puente descienden por el cordón anterior homolateral de la médula espinal formando el tracto reticuloespinal medial o pontino.
– Los axones del núcleo reticular gigantocelular del bulbo descienden por el cordón lateral formando el tracto reticuloespinal lateral o bulbar.
Gracias a su capacidad de inhibir o excitar las neuronas motoras inferiores alfa y gama de la columna gris anterior de todos los niveles medulares, estos tractos participan en las siguientes funciones (1) control del tono muscular y actividad esfinteriana de los sistemas gastrointestinal y urinario (2) ajuste de la respuesta cardiovascular por medio de neuronas del SNA (3) regulación de los movimientos respiratorios (4) midriasis (dilatación pupilar) y horripilación. Debido a su ubicación topográficamente mal definida, ha sido imposible obtener resultados experimentales que comprueben muchas de sus funciones.
Fascículo Longitudinal Medial (FLM)
Es un fascículo mixto de fibras ubicadas en el tronco encefálico y médula espinal. Tiene un componente ascendente y descendente. Este último va desde el mesencéfalo a la médula espinal, interrelaciona los núcleos vestibulares, motores oculares y espinal del accesorio.
Tracto Olivoespinal
Las fibras de este tracto se originan en el núcleo olivar inferior y descienden por el cordón lateral de la médula espinal. Se relaciona con el control de la actividad de la motoneurona inferior. Sólo está presente en los segmentos cervicales superiores, sin embargo, ciertos autores refutan su existencia.
Vía rafespinal
Neuronas serotoninérgicas del núcleo del rafe magno, otros núcleos del rafe y formación reticular del troncoencéfalo envían sus axones por el cordón posterior de la médula espinal hasta sinaptar en las láminas I, II, V y neuronas preganglionares de la lámina VII. Es una vía refleja de feedback relacionada con la modulación del dolor.
Vía locus ceruleuspinal
Las neuronas noradrenérgicas del locus ceruleus envían algunos de sus axones a través del cordón lateral de la médula espinal hasta las láminas I, II, V, VII y IX. Esta vía influye en la actividad simpática, facilitación de motoneuronas inferiores y modulación de actividades relacionadas con expresiones de estados emocionales, entre otras funciones.
IRRIGACION DE LA MEDULA ESPINAL
El patrón básico de irrigación arterial de la médula espinal involucra tres vasos que corren longitudinalmente a lo largo de ella: una arteria espinal anterior y dos arterias espinales posteriores. La arteria espinal anterior nace de la unión de dos ramas de la arteria vertebral que se unen a nivel de la decusación de las pirámides para luego descender por la superficie anterior de la médula espinal un poco dentro de la fisura mediana anterior para irrigar parte del bulbo raquídeo, el nervio hipogloso y los dos tercios anteriores de la sustancia medular; por otra parte, las arterias espinales posteriores nacen directamente de las arterias vertebrales o indirectamente de las arterias cerebelosas inferiores posteriores para luego descender por la superficie posterolateral de la médula espinal cercanas a las raíces posteriores e irrigar el tercio posterior de la sustancia medular.
El sistema longitudinal es reforzado por una serie muy variable de vasos tributarios transversales que penetran al canal medular por los agujeros intervertebrales junto a los nervios y raíces espinales. Las anastomosis entre los vasos longitudinales y los vasos segmentarios se producen en la superficie de la médula espinal.
De los 31 pares de vasos segmentarios que penetran con los nervios raquídeos, la gran mayoría no termina en la médula espinal. Entre ellos existen diferentes tipos:
(1) arterias radiculares propiamente tales: es decir, aquellas arterias que irrigan las raíces nerviosas y el ganglio sensitivo solamente. No alcanzan la médula espinal.
(2) arterias radículo – piales: son aquellas que llegan sólo hasta la piamadre.
(3) arterias radículo – medulares: son un grupo de 8 a 10 arterias que alcanzan la médula espinal, anastomosándose con el sistema longitudinal. Generalmente ingresan por un solo lado de la médula espinal y frecuentemente se dividen en dos ramas, una anterior y otra posterior, las que acompañan a las respectivas raíces nerviosas.
Con fines descriptivos, la médula espinal se divide en tres territorios según la vascularización que reciban:
(1) Superior o cérvico-torácico: comprende todos los segmentos cervicales hasta el segundo o tercer segmento torácico. Dentro de la gran variabilidad de la irrigación de este segmento, es más o menos frecuente encontrar el siguiente patrón: La primera porción de la médula espinal es irrigada sólo por el sistema de vasos longitudinales; existe una arteria radicular rama de la arteria vertebral que acompaña a la raíz C3, una rama de la arteria cervical profunda que penetra con la raíz C6, y una rama de la arteria intercostal superior que acompaña la raíz C8. Para asegurar la circulación de este territorio se producen una serie de anastomosis entre los distintos vasos del cuello, principalmente a través de la arteria cervical profunda y arteria cervical ascendente. Por tanto, frente a una obstrucción en la región del engrosamiento cervical, el déficit puede ser suplido por alguna de las numerosas colaterales.
(2) Intermedio: este territorio se extiende entre los segmentos T4 y T8. Generalmente, existe una sola rama del sistema segmentario a nivel de T7 aproximadamente, la cual proviene de una arteria intercostal rama de la arteria aorta. Este territorio es el más pobremente irrigado, por tanto, es el más lábil de los tres segmentos ante una obstrucci6n vascular. La arteria espinal anterior puede estar extremadamente disminuida a este nivel.
(3) Inferior: El territorio medular inferior va desde los últimos segmentos torácicos hasta el cono medular. Depende en gran parte de una arteria radículo-medular llamada arteria radicular mayor (de Adamkiewicz) que es la de mayor diámetro de todas las arterias radículo-medulares. Es rama de las primeras lumbares provenientes de la aorta, llega a la médula con mayor frecuencia por una de las raíces del lado izquierdo entre los segmentos T12 y L4 (85% de los casos), y emite una rama radicular anterior gruesa y una radicular posterior menor que terminan por irrigar el engrosamiento lumbar y constituirse en el mayor aporte nutricio para los dos tercios inferiores de la médula espinal. La cauda equina es irrigada por una o dos ramas de las arterias lumbar, iliolumbar y sacras lateral y media. Estas ramas también ascienden hasta el cono medular para formar una amplia red anastomótica llamada asa del cono medular al cual también contribuyen ramas de las tres arterias espinales y una rama descendente de calibre relativamente grueso que proviene de la arteria de Adamkiewicz. La región caudal de la médula espinal es un territorio con muy buena vascularización.
Sistema arterial intramedular: El sistema arterial intramedular está formado por las arterias centrales y por el plexo perimedular.
Las arterias centrales nacen en ángulo recto de la arteria espiral anterior, penetran la fisura mediana anterior hasta alcanzar la comisura blanca anterior y emiten una rama para cada lado de la médula espinal. Se pueden encontrar varias por centímetro, siendo menos numerosas y de menor calibre en el territorio medular intermedio (torácico medio). Irrigan la parte más profunda de la sustancia blanca y la sustancia gris, exceptuando las puntas de las astas posteriores. Son funcionalmente arterias terminales.
El plexo perimedular está formado por varias arteriolas anastomóticas provenientes de las arterias espinales anterior, posteriores y radículo-piales. Desde este plexo pial nacen numerosos vasos que penetran en forma radial a la médula, constituyendo así la corona radiada.
Las arterias espinales posteriores y sus ramos penetrantes irrigan las puntas de las astas posteriores y el cordón posterior. Estas últimas, al igual que las arterias centrales, son vasos funcionalmente terminales, sin embargo, hay una zona más o menos circular a la médula en que se pueden superponer ambos sistemas.
Sistema Venoso
A lo largo de la columna vertebral se extienden dos grandes plexos: los plexos vertebrales interno y externo, los cuales forman anillos definidos en torno a cada nivel vertebral. Existe libre comunicación entre ambos. Algunas ramas provenientes de las vértebras, ligamentos y médula espinal llegan a conformar el plexo. Son importantes las variaciones de presión del LCR o de la cavidad torácica, ya que estas venas son relativamente pobres en válvulas y son posibles grandes variaciones en el volumen sanguíneo de ellas.
Plexo vertebral interno: Es una red anastomótica de venas que se entremezcla con el tejido conjuntivo laxo del espacio epidural. Se observan venas que corren longitudinalmente por la superficie posterior de los cuerpos vertebrales y discos intervertebrales a cada lado del ligamento longitudinal posterior. Entre este ligamento y el cuerpo vertebral existen ramas que reciben la sangre proveniente de las arterias basivertebrales. El aspecto posterior del plexo se apoya sobre las láminas vertebrales y el ligamento amarillo y suele ser menos desarrollado que en la región anterior. Existe un conjunto de pequeñas venas que perforan los ligamentos y comunican el plexo vertebral interno con el externo.
Plexo vertebral externo: Está formado por un conjunto de venas que corren longitudinalmente por la superficie externa de los cuerpos y láminas vertebrales. Tiene una porción anterior que se comunica con las venas basivertebrales. La porción posterior forma una red en torno a las apófisis espinosas, transversas y articulares y se comunica con las venas occipitales, cervicales profundas y vertebrales. A veces es posible que algunas ramas lleguen a los senos durales de la fosa craneal posterior.
La configuración del sistema venoso medular es muy similar al arterial. Sin embargo, se diferencian en que las venas centrales son menos numerosas que las arterias y drenan un territorio más reducido (la parte más anterior de la sustancia gris y de la sustancia blanca). Las venas penetrantes, por lo tanto, drenan la mayor parte de la sustancia gris y blanca y terminan en el plexo perimedular que conecta a las venas espinales anterior y posteriores.
La vena espinal anterior, más superficial que la arteria, recibe la sangre del territorio de las arterias centrales y de la porción anterior del plexo perimedular. Se vacia en las venas radiculares anteriores que se encuentran cada dos o tres segmentos.
Por último, las venas radiculares anterior y posterior se anastomosan con las venas de los plexos vertebrales y conforman las venas intervertebrales. Estas venas drenan la mayor parte de la sangre de la médula espinal y de los plexos vertebrales externo e interno hacia las venas intervertebrales, intercostal posterior, lumbar y sacra lateral, dependiendo de qué territorio se trate.
Fuente: Depto. de Anatomía, Escuela de Medicina Pontificia Universidad Católica de Chile
Dr. Hermes Bravo.
Entry filed under: Documentos de importancia, Neurobiología.
38 comentarios Add your own
Replica a SANDRA Cancelar la respuesta
Trackback this post | Subscribe to the comments via RSS Feed

1. yesenia lechuga | noviembre 5, 2007 a las 6:22 pm
yesenia lechuga | noviembre 5, 2007 a las 6:22 pm
quisiere saber si cada bertebra resibe un nombre comotal y cuales son sus nombres
2. nacho | febrero 11, 2008 a las 10:04 pm
nacho | febrero 11, 2008 a las 10:04 pm
muy bueno estoy estudiando medicina y me parece muy completo lo que si pondria mas imagenes!!pero esta buenisimo!
saludos!
3. Gerardo | May 1, 2008 a las 6:27 pm
Gerardo | May 1, 2008 a las 6:27 pm
La pagina es muy buena, soy profesor de Educacion Fisica y realice un post grado en rehabilitacion por el ejercicio. La pregunta mia es si en un traumatismo directo en lamedula solo pueden quedar lesionadas algunas laminas? o quedan abolidas todas ellas, teniendo en cuenta la magnitud de la injuria. Desde ya agradezco su respuesta.
4. yelitza | May 6, 2008 a las 12:57 am
yelitza | May 6, 2008 a las 12:57 am
hola me llamo yelitza me gusto esta pagia es muy buena saque buena informacion para mi grupo y por estas paginas haci hay buena nota en los trabajos ………..
MUCHAS GRACIAS ……………………………………………..
5. tomas cuyucc | junio 12, 2008 a las 7:45 pm
tomas cuyucc | junio 12, 2008 a las 7:45 pm
ARGADECIDO POR ESTA PAGIN A ESTA MUY COMPLETA Y MIL GRACIAS POR LA ILUSRTACIONES GRAFICAS ME SIRVIO MUCHO PARA UN TRABAJO EN GRUPO DE LA UNIVERSIDAD DIOS LES BENDIGA SALUDOS DESDE LA CIUDAD DE GUATEMALA
6. ana | agosto 6, 2008 a las 11:34 pm
ana | agosto 6, 2008 a las 11:34 pm
I think is great what you are doing, keep moving, hold on , be strong….
7. isela zubiria luna | agosto 26, 2008 a las 1:41 am
isela zubiria luna | agosto 26, 2008 a las 1:41 am
EESTA RESUPER ME SIRVIOT TODODODODOD
8. Hideki-kun | agosto 31, 2008 a las 1:08 pm
Hideki-kun | agosto 31, 2008 a las 1:08 pm
Los apuntes de neurtoanatomía están excelentes. Me gustaría preguntar cuáles son los axones ascendentes específicos que constituyen el Tracto de Lissauer y si podrían poner alguna imagen al respecto. Gracias.
9. amgelica | septiembre 12, 2008 a las 2:22 pm
amgelica | septiembre 12, 2008 a las 2:22 pm
buena pagina***
10. Vicente Paul | octubre 18, 2008 a las 3:55 am
Vicente Paul | octubre 18, 2008 a las 3:55 am
Muy agradecido con esta página ya que brinda información necesaria como para poder tener una noción basica del tema.
Espero que sigan colocando mas datos que son necesarios para el aprendizaje.
11. fabianny | octubre 31, 2008 a las 2:29 am
fabianny | octubre 31, 2008 a las 2:29 am
la pagina es muy buena tiene muchas informacion que pueden serviste para tus clases o tarea
12. amanda | noviembre 17, 2008 a las 1:28 pm
amanda | noviembre 17, 2008 a las 1:28 pm
esta muy buena esta pagina quisiera mas informacion sobre toda la catedra de neuruanatomia
13. LORYG | enero 16, 2009 a las 1:57 am
LORYG | enero 16, 2009 a las 1:57 am
hola…! ESTA PAGINA ESTA HIPER INCREIBLE… ME SIRVE DE MUCHO TODA LA INFORMACION…
FELICIDADES POR HACER DE ESTA PAGINA ALGO COSTRUCTIVO PARA TODAS LA PERSONAS….
SALUDOS…
14. karla | enero 25, 2009 a las 7:55 pm
karla | enero 25, 2009 a las 7:55 pm
Muy buena la información, pero coinsidero que faltan mas imagenes, para poder entender mejor el panorama del Sistema Nervioso, creo faltaron cortes de médula, espero y puedan conseguir…
felicidades x la pagina
salu2
15. Patricia Paniagua | febrero 2, 2009 a las 9:22 pm
Patricia Paniagua | febrero 2, 2009 a las 9:22 pm
Quisiera me ayudaran, mi hijo de 8 años tiene escolisis. Me han hablado de un Dr.Miguel Royo el tiene una tecnica nueva que consiste en quitar el filum terminale y asi al parecer se cura la escolisis. Mi duda es si eso es asi, ya que no he leido ni escuchado esa tecnica con ningun otro Dr. Por favor si alguien sabe algo les agradecería me lo comunicaran. Gracias.
Vivo en España, y el Dr. esta en Barcelona.
16. Wilson Carchi | febrero 9, 2009 a las 3:00 pm
Wilson Carchi | febrero 9, 2009 a las 3:00 pm
Me parece interesante la página, la verdad yo no estoy muy ligado a la medicina, pero buscando de pronto lo consigo. Tengo un hermano (Que por cierto tiene sindrome de rubinstein Taibi) y tiene un problema en su columna vertebral. Hasta mayo del 2008 caminaba, sin embargo, por un paseo, él viajó en avión, y al parecer eso le impacto tanto que desde ahí ya no camina. Lo han revisado especialistas, y uno de ellos nos indicó que tiene una mal formación en una arteria en la medula. Por favor si alguien sabe como ayudarme con esto, porque quiero que mi hermano vuelva a caminar, antes el jugaba mucho y le gustaba pasear, ahora solo pasa postrado en un sofá, ayúden a mi hermano por fa, gracias…!!!
17. macarena | marzo 25, 2009 a las 8:17 pm
macarena | marzo 25, 2009 a las 8:17 pm
mui imteresante porque te muestra todo lo del cuerpo humano
18. lleny | abril 13, 2009 a las 9:44 pm
lleny | abril 13, 2009 a las 9:44 pm
esta chevere me sirvio bastante en mi trabajo me saque 20
19. yuleika | abril 16, 2009 a las 9:27 pm
yuleika | abril 16, 2009 a las 9:27 pm
si me sirvio de algo gasias ala pesona q iso esta pagina
20. MedStudent | May 25, 2009 a las 3:36 pm
MedStudent | May 25, 2009 a las 3:36 pm
Aquí hay un vídeo bastante esclarecedor sobre los tractos sensitivos (hay más vídeos de este autor en youtube…)
21. Natacha | May 31, 2009 a las 10:24 pm
Natacha | May 31, 2009 a las 10:24 pm
hola me sirvio un monton gracias ,,
a esta pagina la voi a recomendar mucho ..
22. karen | junio 2, 2009 a las 2:20 pm
karen | junio 2, 2009 a las 2:20 pm
muy buen material esta 10
23. maaru&kathy | julio 13, 2009 a las 8:03 pm
maaru&kathy | julio 13, 2009 a las 8:03 pm
muy buena la pagina, gracias a esta pudimos completar nuestro trabajo de biologia (:
24. tatiiana | agosto 24, 2009 a las 9:51 pm
tatiiana | agosto 24, 2009 a las 9:51 pm
esta bueno saber cosa que no sabemoss
25. karla Edith | agosto 30, 2009 a las 12:23 am
karla Edith | agosto 30, 2009 a las 12:23 am
mi sobrino no puede caminar devido a un accidente al pareser se le estiro la medula espinal y los medicos en E.U. disen ke nunca podra caminar porke la medula espinal se restiro como una liga ase 2 años ymedio del accidente el niño tiene ahorita 12 años les agradesco me pudieran orientar de un buen medico ke me diera una segunda poinion gracias
26. Albert | octubre 21, 2009 a las 1:48 pm
Albert | octubre 21, 2009 a las 1:48 pm
Si me sirvio demasiado bien… Espero que sigan con mucha mas informacion..!!
27. DEISY GUERRERO | noviembre 4, 2009 a las 9:26 pm
DEISY GUERRERO | noviembre 4, 2009 a las 9:26 pm
ME GUSTARIA SABER SI EN LA CIUDAD DE CUCUTA, YA SEA EN EL HOSPITAL ERAZMO MEOZ HAY ESPECIALISTAS EN MEDULA ESPINAL O EN ALGUNA CLINICA, SI ME PUDEN FACILITAR N O DIRECCIONES . TAMBIEN PODRIA SER EN BOGOTA – MEDELLIN – CALI
28. SANDRA | diciembre 4, 2009 a las 6:30 pm
SANDRA | diciembre 4, 2009 a las 6:30 pm
tengo un bebe de tres meses que al nacer sufrio una lecion del plexo braquial o paralisis de erb quisiera resibir informacion sobre un buen medico que tenga experiencia en estos casos, ya que tal vez al estar tan pequeño se pueda fasilitar su tratamiento. vivo en colombia
29. Anali | enero 2, 2010 a las 7:47 pm
Anali | enero 2, 2010 a las 7:47 pm
Hola.. el 29/11/09 tuve un accidente con mi novio, justo al mes lo operaron de la columna fractura de la vertebra 10 dorsal, la operacion salio exelente pero el neurocirujano dijo que la medula esta cortada.. Me gustaria consultar otros medicos y saber si existe una posible solucion a este panorama..
Desde ya muchas gracias y espero una respuesta.
30. lorena | enero 11, 2010 a las 11:09 pm
lorena | enero 11, 2010 a las 11:09 pm
porfa pon imagenes de los cortes de la medula espinal..
la configuracion interna que no hay por ningun lado de la web
y que sean explicativas…
eso te falta 🙂
31. Nidia | febrero 11, 2010 a las 9:35 pm
Nidia | febrero 11, 2010 a las 9:35 pm
tengo una malformación arterio venosa intramedular. quisiera contactarme con alguien que padezca lo mismo. La página es muy interesante
32. Wilson Carchi | febrero 19, 2010 a las 10:20 pm
Wilson Carchi | febrero 19, 2010 a las 10:20 pm
Hola Nidia, te cuento que yo habia escrito a esta página para ver si me pueden ayudar, yo tengo un hermano que padece algún tipo de mal formación de una arteria en la médula, estamos buscando ayuda pero todavía no la hemos conseguido, como te ha ido a ti???
33. maria eugenia velazquez | abril 15, 2010 a las 12:34 pm
maria eugenia velazquez | abril 15, 2010 a las 12:34 pm
hola mi nombre es eugenia soy estudiante de educacion fisica necesito toda la informacion de los musculos lisos, gruesos,cardiaco y estriados(morfologia, nºdenucleo, organizada o contractil, sarcoplasma, auomatismo, cintraccion, inervacion, regulacion humoral, funciones y esquema)tambien quisiera saber todo sobre los tipos de fibras esqueleticas (tipo1- lentas, rojas y slowtuich- y las de tipo 2:rapidas, blancas,fasttuich)por favor respondan cuanto antes necesito hacer un trabajo sobre esto y rendirlo desde ya muchas gracias saluda atentamente eugenia velazquez
34. Tami | abril 28, 2010 a las 2:04 am
Tami | abril 28, 2010 a las 2:04 am
Muy buena la página!!! , muy interesante y con muy buen nivel.
Me gustaría que se agregaran algunas fotos más, porque es una buena manera de entender mejor la explicación, es solo un consejo positivo. Gracias Saludos….
35. esperanza peña | May 27, 2010 a las 8:40 pm
esperanza peña | May 27, 2010 a las 8:40 pm
hola soy colombiana mi hijo de 27 años tuvo un accidente hace un año con fractura medular t4-t5 esta en silla de ruedas y quisiera saber si hay algun tratamiento.
36. alejandra | julio 8, 2010 a las 2:54 am
alejandra | julio 8, 2010 a las 2:54 am
hola ami me sacaron un tumor en la medula se llama meningioma y ma habian dicho que no podria camair pero gracias a dios y al medico que me opero sali caminando del seguro fue en la t11 y t 12 lo sacaron todo
37. yessica ordoñez | julio 15, 2010 a las 5:29 pm
yessica ordoñez | julio 15, 2010 a las 5:29 pm
hola quisiera saber sobre los fasciculos q se entrecuzan en la comisura blanca de la medula
38. soledad | septiembre 2, 2010 a las 8:22 pm
soledad | septiembre 2, 2010 a las 8:22 pm
me encanta esta pagina es muy buena e interesante….
saludos…….