Posts filed under ‘Radioterapia’
El 24% de los pacientes con cáncer desarrollan depresión
El 24 por ciento de los pacientes con cáncer presentan ansiedad o depresión según los criterios DSM-IV. Así lo cifra un estudio que ha evaluado la prevalencia de estos trastornos mentales en una amplia muestra de pacientes oncológicos.
Cuidado personalizado para cáncer infantil
 |
| Sarah Pidgeon, de 10 años, recibe quimioterapia a través de un sistema de generación en aerosol mientras se relaja con un libro en el Children’s Cancer Hospital. |
Aunque es raro, el cáncer infantil es la principal causa de muerte relacionada con una enfermedad entre niños de 1 a 14 años de edad. Las diversas clases de leucemias y linfomas son los tipos más comunes de cáncer infantil, seguidos por los tumores cerebrales, neuroblastomas y sarcomas. Cada año, más de 1.200 niños reciben tratamiento para estas formas de cáncer y otros tumores malignos en el Children’s Cancer Hospital, un componente del M. D. Anderson, donde la atención médica y la investigación clínica se centran en las necesidades específicas de los pacientes pediátricos.
«Nuestro hospital pediátrico es diferente de otros debido a que nuestros esfuerzos están enfocados exclusivamente en el cáncer, y también es distinto a otros hospitales oncológicos porque nuestros pacientes son exclusivamente niños», expresó la Dra. Eugenie Kleinerman, profesora y directora del Children’s Cancer Hospital y de la División de Pediatría.
La Epo protegería a las células del SNC de la radioterapia

La eritropoyetina podría convertirse en un aliado incondicional del tratamiento radioterápico de tumores o malformaciones cerebrales.
Su efecto neuroprotector permitiría aumentar las dosis de irradiación, lo que se traduce en mayor efectividad terapéutica sin efectos adversos. La eritropoyetina (Epo), hormona glucoproteica que se produce principalmente en los riñones, tiene un papel importantísimo en la eritropoyesis, produciéndose como respuesta a la hipoxia.
(más…)
Un dispositivo portátil podrá medir la radiación

La dosimetría in vivo se podrá llevar a cabo más a menudo y de forma más segura y confortable para el paciente gracias al algoritmo de procesado de señal de un dispositivo creado por la Universidad de Granada.
Investigadores del Departamento de Electrónica y Tecnología de Computadores de la Universidad de Granada han diseñado un dispositivo portátil que evalúa la radiación ionizante que reciben los pacientes en cada tratamiento de radioterapia. El sistema tiene dos partes: el sensor, que se coloca sobre el paciente, y la unidad lectora, donde se sitúa el sensor una vez administrada la radiación.
(más…)
Meduloblastoma / Tumor Neuroectodérmico Periférico (PNET)
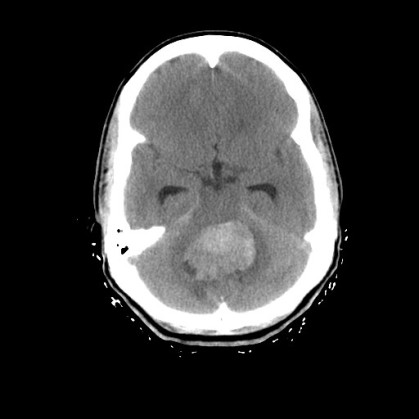
Fuente: St. Jude Children’s Research Hospital.
Definición
Los meduloblastomas son tumores que se forman en la región de la fosa posterior del cerebro. Se desconoce cuál es la célula de origen exacta. Estos tumores también se conocen como tumores neuroectodérmicos primitivos (PNET por sus siglas en inglés). También pueden formarse tumores con las mismas características en otras partes del cerebro. Este tipo de tumor tiende a diseminarse a otras áreas del cerebro y a la médula espinal.
Astrocitomas/Gliomas
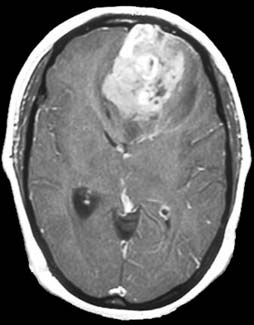
Fuente: St. Jude Children’s Research Hospital.
Definición
Los astrocitomas son tumores que se originan en las células cerebrales denominadas astrocitos. Los gliomas se originan en las células gliales, especialmente los astrocitos. Algunas veces los términos “astrocitoma” y “glioma” se utilizan indistintamente.
Los astrocitomas son de dos tipos principales: de gran malignidad y de escasa malignidad. Los tumores de gran malignidad crecen con rapidez, y pueden diseminarse fácilmente a todo el cerebro. Los astrocitomas de escasa malignidad por lo general se circunscriben a un área determinada, y crecen lentamente durante un lapso prolongado de tiempo. Los tumores de gran malignidad son mucho más agresivos y requieren una terapia muy intensa. En su mayoría, los tumores astrocíticos pediátricos son de escasa malignidad, mientras que en los adultos, la mayoría son de gran malignidad.
Neuroblastoma

Fuente: St. Jude Children’s Research Hospital.
Definición
El neuroblastoma es un tumor sólido frecuente en la infancia. Estos tumores se originan en las células de la cresta neural en el sistema nervioso periférico simpático, que va desde la base del cuello hasta la vértebra caudal. En consecuencia, los tumores pueden aparecer en cualquier lugar de esta cadena, aunque se encuentran con mayor frecuencia cerca de la glándula suprarrenal y en el tórax.
Incidencia
- Cada año, uno de cada 100,000 niños en los Estados Unidos desarrolla un neuroblastoma.
- El neuroblastoma representa del 7 al 10% de los cánceres en pacientes pediátricos.
- El neuroblastoma representa el 50% de todas las neoplasias malignas detectadas en los infantes.
Complicaciones orales de la quimioterapia y la radioterapia a la cabeza y cuello

fuente: http://www.cancer.gov/espanol
Las funciones múltiples de la barrera protectora relacionadas con la mucosa oral normal afectan directamente el riesgo de infección aguda. La mucosa oral normal reduce los índices de microorganismos orales que colonizan la mucosa al mudar la capa de superficie y limitar la penetración de muchos compuestos en el epitelio mediante el mantenimiento de una barrera química.[1] La función normal de las glándulas salivales fomentan la salud de la mucosa.
En el paciente con inmunidad reducida, la mucositis oral puede complicarse con infecciones. Algunos organismos específicos pueden tener una función en la regulación de las citocinas proinflamatorias a través de los productos metabólicos bacterianos como los liposacáridos. Además, los organismos orales se pueden diseminar sistémicamente en el ambiente de la mucositis oral ulcerativa y de la neutropenia profunda y prolongada.[2-8] Tanto la flora oral indígena como los patógenos adquiridos en el hospital se han relacionado con bacteriemia y con infecciones sistémicas. Al reducirse la cantidad absoluta de neutrófilos por debajo de 1,000/mm3 , la incidencia y gravedad de las infecciones se eleva.[9] Los pacientes con neutropenia prolongada corren mayor riesgo de desarrollar complicaciones infecciosas graves.[10,11] La función salival afectada puede elevar el riesgo de infección de origen oral.
6 Meses sin Annita

Hoy, al cumplirse 6 meses sin Annita, renovamos nuestro compromiso en la lucha contra el cáncer en la infancia en general y contra el cáncer cerebral en particular. Para ello, desde nuestra Fundación, redoblamos esfuerzos. Nada podríamos sin la colaboración de todos, por eso es necesario renovar el pedido de ayuda. Necesitamos de su colaboración para poder seguir adelante en nuestra tarea. Si usted quiere hacer una donación puede comunicarse con nosotros al 0054-2652-448880 o bien dirigiendo un mail con sus datos personales al Presidente de la Fundación Anna Vázquez : claudio_vazquez@hotmail.com o hacérnoslo saber a través de éste sitio web dejando un mensaje en «Quienes Somos».
Elevamos una plegaria a Dios por todos nuestros niños y pidiendo la fortaleza necesaria para sus familiares.
Lic. Claudio Vázquez
Presidente Fundación Anna Vázquez
Fundación para la lucha contra el cáncer cerebral en la infancia
El Control de la Alopecía
¿Qué causa la alopecía?
La alopecía, o pérdida del cabello, es un efecto secundario muy común de la mayoría de las formas de quimioterapia. La caída del cabello ocurre porque los agentes quimioterapéuticos penetran en el folículo piloso, haciendo que el tallo del cabello se quiebre en la raíz. Se pierde no sólo el cabello de la cabeza, sino también el de las cejas, las pestañas, el rostro y el vello púbico. Según la edad y el sexo del niño, este efecto secundario de la quimioterapia puede resultar muy perturbador. Los niños más pequeños quizá no se molesten por la pérdida de cabello, pero puede tener un efecto devastador en un niño en edad escolar o en un adolescente.
Respuestas a sus preguntas
Estimados amigos: Todas las respuestas a sus dudas y preguntas las realizamos en forma privada a su dirección de correo electrónico que queda guardada en nuestra base de datos al ustedes dejarnos un comentario. No olviden, por favor, poner de que países nos escriben.
Gracias por visitarnos diariamente y por comentar sus experiencias.
Fundación Anna Vázquez
Retrasar o evitar la radioterapia, la mejor opción para niños con un tumor cerebral

Un niño tratado con un dispositivo de radioterapia en 1957 (Foto: NCI)
MADRID.- Las estadísticas indican que hoy en día ocho de cada 10 niños con cáncer se curan. Por este motivo, la supervivencia ya no es la única preocupación de los especialistas, que tratan también de reducir en lo posible las secuelas de los tratamientos. Un nuevo estudio señala que los pequeños con un tipo de tumor cerebral podrían ser tratados con quimioterapia, evitando así las secuelas que tiene la radioterapia administrada en la cabeza.
La Radioterapia en imágenes
 |
Existen múltiples terapias contra el cáncer, la radiación externa es una de ellas. Si quieres saber en qué consiste pulsa aquí. |
Control de síntomas crónicos. Efectos secundarios del tratamiento con radioterapia y quimioterapia
Introducción
El empleo de radiaciones ionizantes en el tratamiento del cáncer está condicionado por la necesidad de evitar la aparición de complicaciones sobre los tejidos sanos irradiados. Si bien no existe un consenso uniforme, los efectos secundarios de la radioterapia sobre los tejidos normales se han subdividido, tradicional y arbitrariamente, en agudos y tardíos, en función de su aparición durante el tratamiento y/o en los 90 días tras su finalización (efectos agudos) o tras un periodo de latencia superior a 90 días (efectos tardíos)1. Las complicaciones agudas se consideraban reversibles, y por tanto de menor importancia, mientras que las complicaciones tardías eran clasificadas como irreversibles y en muchos casos fatalmente progresivas.
Neurooncología
Los tumores del Sistema Nervioso Central (SNC) y Periférico (SNP) constituyen un grupo heterogéneo de enfermedades que varían desde benignas, lesiones de bajo grado de malignidad e incluso malignas. En algunos casos, dichas lesiones si no son tratadas rapidamente, pueden causar la muerte del paciente en poco tiempo.
Cada unos de estos tumores tiene características clínicas, radiográficas y biológicas propias, que conducirán en gran medida hacia el manejo médico de dicha patología. En la Argentina solo contamos, según la Dirección de Estadística e Información de Salud, con el número de defunciones por tumores malignos primarios del SNC del año 2000. Ellas fueron 890 defunciones (480 varones, 410 mujeres), de las cuales aproximadamente el 10% del total correspondían a la población pediátrica (1-19 años) y el 70% a pacientes adultos (50 a 79 años). Si recurrimos a la literatura mundial, encontramos que los tumores primarios del cerebro en adultos, son relativamente raros comparados con el cáncer de pulmón, mama, colon o próstata. Sin embargo, sabemos que los tumores cerebrales y médula espinal están entre las 10 causas de muerte relacionadas con cancer en esta población. En el grupo pediátrico, la incidencia y las estadísticas son diferentes, ya que los tumores del cerebro se encuentran dentro de la primer causa dentro delos tumores sólidos (ej: gliomas, meduloblastomas) y están ubicados en el segundo lugar luego de la leucemia (cancer de las células de la sangre), dentro de las causas generales de cancer en los niños.
Astrocitoma Anaplásico y Glioblastoma Multiforme.
INTRODUCCION
Los tumores primarios del Sistema Nervioso Central (SNC) constituyen alrededor del 2% del total de las neoplasias en el adulto y el 20% en niños. Los gliomas son el tipo más frecuente, con una incidencia del 50% en la mayoría de las series (1,2).
En los últimos años se ha demostrado un definitivo incremento en la incidencia de las neoplasias cerebrales malignas en cada grupo de edades, con mayor frecuencia en el sexo masculino y la raza blanca entre los 35 y 65 años de edad (1-8). El astrocitoma anaplásico y el glioblastoma multiforme son, desafortunada-mente, las variantes más malignas y frecuentes de los tumores astrocíticos, con un 30% y 50% de presentación respecti-vamente.
Identificar los factores epidemiológicos, clínicos, imageno-lógicos y de tratamiento que influyen en el pronóstico de estos enfermos debe constituir un punto de partida para lograr que la calidad de vida y el tiempo de supervivencia de los pacientes sea cada vez mayor.
La radioterapia después de la cirugía deja de ser la única opción en el tratamiento de tumores cerebrales
Manuel Benavides, jefe del Servicio de Oncología del Hospital Carlos Haya, en Málaga, y miembro del Grupo Español de Neuro-Oncología Médica (Genom), ha destacado la incorporación de dos nuevos estándares en el tratamiento de los tumores cerebrales: la quimioterapia combinada y la quimioterapia en parches. Además ha señalado que la importancia del tratamiento de los pacientes con estos tumores reside en la multidisciplinariedad.
Tratamiento de los tumores cerebrales
Opciones de tratamiento
Se usan diversos tratamientos para tratar los tumores cerebrales. El tipo de tratamiento recomendado depende del tamaño y el tipo de tumor, la velocidad de crecimiento, y el estado general de salud del paciente. Las opciones de tratamiento son cirugía, radioterapia y quimioterapia, o una combinación de éstas. Esta página web se concentra en la radioterapia para tumores cerebrales.
En las últimas décadas los investigadores han creado nuevas técnicas para administrar radiación al tumor cerebral mientras se protegen los tejidos sanos cercanos. Entre estos tratamientos se encuentran la braquiterapia, la radioterapia de intensidad modulada (IMRT) y la radiocirugía.
La radioterapia podría ser recomendable para tumores sensibles a este tratamiento. La radioterapia convencional usa haces externos de rayos X, rayos gamma o protones dirigidos al tumor para matar las células cancerosas y reducir el tamaño del tumor, y por lo general se da en un período de varias semanas. La radioterapia de todo el cerebro es una opción para tumores múltiples.
Los siguientes son algunos de los nuevos tipos de radioterapia:
- La braquiterapia utiliza semillas radiactivas que el médico implanta directamente en el tumor.
- El hiperfraccionamiento es la administración de dosis de radiación más pequeñas dos o tres veces al día, en vez de una única dosis mayor una vez al día.
- La radiocirugía estereotáctica es una modalidad sumamente precisa de radioterapia que dirige un angosto haz de radiación al tumor desde distintos ángulos. En este procedimiento el paciente se pone un dispositivo rígido en la cabeza. La tomografía axial computarizada (TAC) y la resonancia magnética nuclear (RMN) ayudan al médico a identificar la ubicación exacta del tumor, y la computadora ayuda a regular la dosis de radiación.
- La radioterapia de intensidad modulada (IMRT, por sus siglas en inglés [Intensity-modulated radiation therapy]) es una modalidad avanzada de radioterapia de alta precisión que utiliza aceleradores de rayos X controlados por computadora para administrar dosis de radiación precisas a un tumor maligno o a áreas específicas dentro del tumor. La dosis de radiación está diseñada para conformarse a la forma tridimensional del tumor mediante la modulación (control) de la intensidad del haz de radiación para enfocar una dosis más alta en el tumor, al tiempo que se reduce al mínimo la exposición a la radiación en las células sanas.
La cirugía (resección quirúrgica) está indicada a menudo para tumores cerebrales primarios. En este procedimiento el cirujano quita todo el tumor o parte de él sin dañar los tejidos circundantes. La cirugía también se puede hacer para reducir la presión dentro del cráneo (presión intracraneal) y para aliviar los síntomas (tratamiento paliativo) en casos en los que no se puede sacar el tumor.
La quimioterapia, o medicamentos anticáncer, podría recomendarse también. Estos medicamentos o sustancias químicas enlentecen o matan las células de reproducción rápida, y se pueden usar antes, durante y después de la cirugía para destruir las células tumorales y evitar que vuelvan. La quimioterapia se puede tomar como una pastilla o por inyección, y a menudo se usa una combinación. También se pueden prescribir medicamentos llamados radiosensibilizadores, que se cree hacen la radioterapia más eficaz.
Qué sucede durante la radioterapiaPara la radioterapia convencional, la visita inicial con el radioncólogo se llama consulta. En esta visita le preguntan la historia de su enfermedad y le hacen un examen físico. En este momento tal vez tenga consultas con otros miembros de su equipo de tratamiento. Después de que usted y sus médicos hayan decidido el curso de tratamiento, comienza la primera fase: la planificación del tratamiento. En esta fase, un radioncólogo (un médico especializado en radioterapia) simula su radioterapia con radiografías corrientes (rayos X) o una tomografía axial computarizada (TAC). Estos estudios radiográficos se usan para planificar el tipo y la dirección de los haces de radiación usados para tratar el cáncer. Durante la simulación usted debe estar recostado/a tranquilamente, pero en ese momento no se administra radioterapia. El tratamiento habitualmente comienza uno o dos días después de la sesión de planificación. Durante el tratamiento con radioterapia usted debe estar recostado/a sobre la camilla de tratamiento sin moverse. El tecnólogo de radioterapia administra el tratamiento prescrito por el radioncólogo; el tratamiento dura sólo unos minutos, y usted no sentirá nada. Si le hacen radiocirugía estereotáctica, le pondrán un dispositivo rígido en la cabeza. En este procedimiento se usa una tomografía axial computarizada (TAC) o una resonancia magnética nuclear (RMN) para ayudar al médico a identificar la ubicación exacta del tumor, y una computadora para ayudar a regular la dosis de radiación. Las sesiones de planificación de tratamiento y las primeras sesiones de radioterapia pueden tomar una o dos horas; luego, los tratamientos duran unos pocos minutos y usted se podrá ir del departamento de radioterapia después de 30 a 45 minutos en cada sesión. Típicamente los tratamientos se dan una o dos veces al día, cinco días por semana, por cinco a siete semanas. Para mayor información sobre los procedimientos de radioterapia, consulte las siguientes páginas: |
Posibles efectos secundarios de la radioterapiaLos efectos secundarios de la radioterapia podrían no aparecer hasta dos semanas después del inicio del tratamiento. A muchas personas se les cae el cabello, pero la cantidad varía de persona a persona y el cabello normalmente vuelve a crecer después de terminar la terapia. El segundo efecto secundario más común es la irritación de la piel, con sequedad, enrojecimiento y dolor en la piel de las orejas y el cuero cabelludo. Es importante que no trate de curarse estos efectos secundarios por sí mismo, sino que procure atención médica apenas aparezcan. La fatiga es otro posible efecto secundario de la radioterapia, y la mejor forma de tratarla es descansar suficiente, comer saludablemente y contar con el apoyo de sus amigos y familiares. Los niveles normales de energía vuelven unas seis semanas después de terminar el tratamiento. Entre las personas que reciben radioterapia del cerebro, también es común el edema cerebral. Si tiene dolor de cabeza o una sensación de presión, notifíquele sus síntomas al oncólogo. Tal vez le receten medicamentos para reducir el edema cerebral, las convulsiones, o el dolor. Puede haber efectos secundarios más graves cuando se da quimioterapia y radioterapia al mismo tiempo; su médico le puede recomendar cómo aliviar estos molestos síntomas. Otros posibles efectos secundarios son:
|
Posibles riesgos y complicacionesLa radiación es una poderosa arma contra las células cancerosas, pero a veces mata células normales del cerebro; esto es un efecto secundario grave y se llama necrosis. La necrosis puede causar dolor de cabeza, convulsiones o incluso la muerte en unos pocos casos. No obstante, el riesgo de necrosis ha bajado en los últimos años gracias al desarrollo de nuevas técnicas de radioterapia más enfocadas descritas arriba y a poderosas tecnologías de producción de imágenes, mapeo cerebral, y de información. Otras complicaciones son:
En niños, la radiación podría lesionar la glándula pituitaria y otras partes del cerebro. Esto podría causar problemas del aprendizaje o un crecimiento y desarrollo lentos. Además, la radiación durante la infancia aumenta el peligro de sufrir tumores más adelante. Los investigadores están estudiando la quimioterapia como alternativa a la radioterapia para tumores cerebrales en niños. |
SeguimientoEl seguimiento regular es extremadamente importante después del tratamiento de un tumor cerebral. Además de los exámenes físicos y neurológicos regulares, tal vez tenga que hacerse exámenes periódicos de resonancia magnética nuclear(RMN), tomografía axial computarizada (TAC) o tomografía por emisión de positrones (PET), exámenes de sangre o un procedimiento de endoscopía. Es posible que su médico le recomiende atención en su casa, terapia ocupacional o vocacional, control del dolor, fisioterapia y que participe en grupos de apoyo. La atención de seguimiento le ayuda al médico a:
|
Novedades de tratamiento
En la última década, las mejoras en el tratamiento fraccionado y la radioterapia estereotáctica hiperfraccionada han ofrecido nuevas esperanzas a los pacientes con tumores cerebrales, tanto en términos de sobrevida como de calidad de vida. Hay varios medicamentos y tratamientos experimentales que se ven prometedores en los estudios clínicos, como por ejemplo:
- Genoterapia, que consiste en la transferencia de material genético a la célula tumoral, con el fin de destruirla o impedir su crecimiento.
- Los inhibidores de la angiogénesis son medicamentos que interfieren con el crecimiento de los vasos sanguíneos en un tumor, lo que le impide a éste recibir los nutrientes y el oxígeno que necesita para crecer. El tratamiento con estos medicamentos también se llama tratamiento angiostático.
Cirugía esterotáxica y funcional.
Desde siempre se ha planteado en Neurocirugía la necesidad de acceder quirúrgicamente a zonas profundas del encéfalo, para dar solución a innumerables situaciones planteadas por las diversas enfermedades que pueden afectar al sistema nervioso. Por lo que se ha hecho un gran esfuerzo en el diseño de metodologías y equipamientos que, al final, lo han permitido con muy alta precisión, eligiendo el camino mas corto y con la mínima alteración de las estructuras cerebrales.
Para conseguirlo, surgieron los sistemas de estereotaxia, sistemas y aparatos más o menos complejos, en forma de cubo o de esfera, que se fijan al cráneo del paciente. Su funcionamiento consiste básicamente en adaptar estos dispositivos a la cabeza del paciente (por lo general, con anestesia local) y realizar a continuación los estudios de neuroimagen (Radiografías, TAC, Resonancia Magnética o Arteriografía). Se pueden obtener así unas coordenadas (en los tres ejes del espacio) de la zona dentro del cerebro a la que se desea acceder (punto diana),. Lo que garantiza que posteriormente se haga llegar a dicha diana, con gran seguridad, cualquier material, objeto o tipo de energía.
REFERENCIAS HISTÓRICAS
 El primer aparato de estereotaxia fue desarrollado en 1906 por Henry Clarke y Victor Horsley para realizar estudios en animales pequeños. Sin embargo no fue adaptado para su utilización en humanos hasta 1947 (Spiegel y Wycis), por la dificultad que existía en visualizar las estructuras craneoencefálicas. Estos últimos autores, en los comienzos de la cirugía estereotáxica, utilizaron esta técnica en pacientes con trastornos psiquiátricos severos. Sujetaban la cabeza del paciente en un molde de yeso, inyectaban un contraste en los ventrículos cerebrales y realizaban radiografías para localizar unos núcleos profundos del cerebro que se consideraban los responsables de estos trastornos. Posteriormente también se aplicó esta técnica para interrumpir las vías del dolor, tratar los movimientos incontrolables o la epilepsia y aspirar el contenido de las lesiones quísticas.
El primer aparato de estereotaxia fue desarrollado en 1906 por Henry Clarke y Victor Horsley para realizar estudios en animales pequeños. Sin embargo no fue adaptado para su utilización en humanos hasta 1947 (Spiegel y Wycis), por la dificultad que existía en visualizar las estructuras craneoencefálicas. Estos últimos autores, en los comienzos de la cirugía estereotáxica, utilizaron esta técnica en pacientes con trastornos psiquiátricos severos. Sujetaban la cabeza del paciente en un molde de yeso, inyectaban un contraste en los ventrículos cerebrales y realizaban radiografías para localizar unos núcleos profundos del cerebro que se consideraban los responsables de estos trastornos. Posteriormente también se aplicó esta técnica para interrumpir las vías del dolor, tratar los movimientos incontrolables o la epilepsia y aspirar el contenido de las lesiones quísticas.
En Suecia, casi de forma casi simultánea, Leksell desarrolló en 1949 su propio sistema de estereotaxia. Su aparato estaba formado por un cubo que se fijaba al cráneo del paciente y disponía de un arco móvil, que a su vez se fijaba al cubo. En el arco se introducía una sonda que llegaba hasta el punto seleccionado. Aún hoy día persiste la utilización de su Guía Estereotáxica, con ligeras adaptaciones de la original, siendo la más ampliamente aceptada y utilizada en el ambiente neuroquirúrgico.
Otro hito importante marcado por Leksell fue el la concepción y el diseño de las técnicas de Radiocirugía, mediante las cuales se hacen converger múltiples haces de radiación en una lesión o núcleo encefálico que se desea destruir, sin dañar el resto del parénquima cerebral.
En Francia, Talairach también diseñó en los años 50 otro sistema que permitía introducir de forma simultánea y paralela varios electrodos en la corteza cerebral, para estudiar a los pacientes con epilepsia incontrolable.
Estos y otros autores diseñaron unos Atlas Estereotáxicos, que muestran cortes milimetrados del encéfalo, que hicieron posible reconocer las estructuras cerebrales a las que se desea acceder.
En los años 60 se fue generalizando la técnica estereotáxica y se realizaron muchos procedimientos quirúrgicos, principalmente para tratar los movimientos incontrolables (como la enfermedad de Parkinson) y el dolor intratable o la epilepsia. Durante los años 70, sin embargo, disminuyó de forma importante su uso al aparecer otros tratamientos para la enfermedad de Parkinson.
Hasta aquí la Neurocirugía Estereotáxica caminaba de forma casi independiente de la Neurocirugía General, debido a sus diferentes técnicas quirúrgicas y enfermedades a tratar. Pero en los años 80 volvió a resurgir con más fuerza la utilización de la Estereotaxia, debido a los avances en técnicas de imagen como la tomografía axial computarizada (TAC) y la resonancia magnética (RM). Con estas técnicas se puede visualizar pequeñas lesiones intracerebrales como tumores, quistes, malformaciones vasculares, por lo que los neurocirujanos generales comenzaron a comprender, primero, y utilizar, después, los conceptos y equipos estereotáxicos para acceder a estas lesiones y proceder a su extirpación.
Hoy en día con la cirugía estereotáxica se pueden localizar y abordar lesiones profundas que antes no era posible, para tomar una biopsia, extirparlas o vaciar su contenido quístico, todo ello gracias a un procedimiento combinado estereotáxico-microquirúrgico. O bien proceder a su destrucción mediante técnicas radioquirúrgicas.
¿ CÓMO SE REALIZA ?
 Esta técnica se realiza habitualmente con anestesia local y consiste en colocarle al paciente el marco estereotáxico sujeto a la cabeza en los 4 puntos en los que se fija al cráneo. Sobre el marco se colocan unos paneles o localizadores que llevan unas marcas radiopacas y que aparecerán después en los estudios radiológicos. A continuación se realiza el estudio radiológico más indicado para cada paciente (lo más habitual es el TAC). En la exploración radiológica se señala la lesión o el punto diana al que se quiere acceder y se visualizarán los marcadores situados en la guía que permiten calcular las coordenadas del punto en los tres ejes del espacio.
Esta técnica se realiza habitualmente con anestesia local y consiste en colocarle al paciente el marco estereotáxico sujeto a la cabeza en los 4 puntos en los que se fija al cráneo. Sobre el marco se colocan unos paneles o localizadores que llevan unas marcas radiopacas y que aparecerán después en los estudios radiológicos. A continuación se realiza el estudio radiológico más indicado para cada paciente (lo más habitual es el TAC). En la exploración radiológica se señala la lesión o el punto diana al que se quiere acceder y se visualizarán los marcadores situados en la guía que permiten calcular las coordenadas del punto en los tres ejes del espacio.
 Posteriormente el paciente pasa al quirófano, donde se le realiza una incisión en la piel y una pequeña perforación del cráneo, también con anestesia local. Sobre el marco estereotáxico se coloca un arco con las coordenadas obtenidas en el estudio radiológico y en él se acopla una sonda o cánula que se va a dirigir al punto seleccionado previamente.
Posteriormente el paciente pasa al quirófano, donde se le realiza una incisión en la piel y una pequeña perforación del cráneo, también con anestesia local. Sobre el marco estereotáxico se coloca un arco con las coordenadas obtenidas en el estudio radiológico y en él se acopla una sonda o cánula que se va a dirigir al punto seleccionado previamente.
Este procedimiento por sí solo requiere una estancia hospitalaria media de 24 o 48 horas tras ser realizado. Pero esto dependerá, como es lógico, del motivo por el que se realizó la cirugía estereotáxica.
¿ PARA QUÉ SE UTILIZA?
Esta técnica se utiliza para tratar muchas patologías, unas con fines diagnósticos y otras con finalidad terapéutica. Explicaremos las más habituales:
 A.- BIOPSIA ESTEREOTÁXICA
A.- BIOPSIA ESTEREOTÁXICA
Hoy en día es una de las primeras indicaciones. Cuando al realizar un TAC o una RM encontramos una lesión dentro del cerebro y está situada en estructuras profundas o en zonas funcionales importantes, el riesgo de realizar una intervención quirúrgica para extirpar la lesión es muy alto, por las secuelas que se pueden ocasionar al paciente. En estos casos es preferible realizar una toma biópsica de ese proceso mediante cirugía estereotáxica, con mínimos riesgos para el paciente, y decidir después qué tipo de tratamiento es el más aconsejable.
La biopsia obtenida suele ser un pequeño cilindro de 1cm de largo por 1-2 mm de ancho; con la ventaja de que se pueden obtener muestras a distintos niveles de la lesión para determinar su naturaleza, extensión y su tratamiento más adecuado. Con esta técnica se obtienen resultados en el 98 % de los casos con un mínimo riesgo (1 %) de producir, como complicación, una hemorragia cerebral o una infección.
 A veces las lesiones tienen un contenido quístico. En estos casos, tras realizar la biopsia de las paredes del quiste, también se puede vaciar el contenido del quiste. Con lo cual, además de tener un diagnóstico, se está realizando una acción terapéutica al paciente.
A veces las lesiones tienen un contenido quístico. En estos casos, tras realizar la biopsia de las paredes del quiste, también se puede vaciar el contenido del quiste. Con lo cual, además de tener un diagnóstico, se está realizando una acción terapéutica al paciente.
Otra indicación de la cirugia estereotáxica es aplicar sus técnicas en los casos de determinadas hemorragias cerebrales que se pueden aspirar, evacuar o introducir sustancias que disuelvan el hematoma.
B.- CRANEOTOMÍAS DIRIGIDAS POR ESTEREOTAXIA.
 Hoy en día, gracias al TAC y a la RMN, se están visualizando lesiones cerebrales cuando tienen un tamaño todavía muy pequeño y que al extirparlas precozmente el paciente se podría curar sin secuelas y sin precisar en muchas ocasiones otros tratamientos. El problema de estas lesiones es su localización durante la intervención quirúrgica, al ser su tamaño tan pequeño.
Hoy en día, gracias al TAC y a la RMN, se están visualizando lesiones cerebrales cuando tienen un tamaño todavía muy pequeño y que al extirparlas precozmente el paciente se podría curar sin secuelas y sin precisar en muchas ocasiones otros tratamientos. El problema de estas lesiones es su localización durante la intervención quirúrgica, al ser su tamaño tan pequeño.
Con las técnicas estereotáxicas podemos localizarlas, colocándole al paciente el marco estereotáxico y realizando un TAC, RM o angiografía. A continuación, el paciente es llevado a quirófano y, bajo anestesia general, se realiza una craneotomía tradicional (abrir el cráneo en una zona de la cabeza). Abierta la duramadre, se coloca una sonda flexible en al arco estereotáxico, que llega a las coordenadas donde se sitúa la lesión que queremos extirpar. Esta sonda le marca la de ruta al cirujano para no perderse y llegar por el camino más recto a la lesión, no precisando para su extirpación abrir la corteza cerebral más de 1 cm. y, sin embargo. nos permite profundizar en el tejido cerebral varios centímetros manteniendo la dirección adecuada. Otros sistemas algo más sofisticados llevan incorporados un sistema de láser que marca el trayecto que hay que seguir, sin necesidad de introducir una sonda.
C.- NEURONAVEGACIÓN
En los años 80 un gran cirujano, YASARGIL, propuso acceder a las profundidades de la corteza cerebral separando las circunvoluciones, en vez de atravesarlas. Esto es posible utilizando las rutas marcadas por los surcos cerebrales, llenos de líquido cefaloraquídeo, junto a técnicas microquirúrgicas. Este ir por surcos sinuosos llenos de líquido elevó a términos imaginativos este tipo de neurocirugía, denominándola neuronavegación.
Por otro lado, la sofisticación técnica ha permitido marcar los puntos diana y las rutas de acceso sin precisar el uso de guías estereotáxicas que se fijen al cráneo. Estos sistemas se denominan neuronavegadores o técnicas estereotáxicas sin marco o guía estereotáxica («frameless stereotaxy»).
 Se aprovecha la capacidad de reproducción tridimensional de las imágenes completas del cerebro en el TAC y en la RM. Se puede por tanto, localizar la lesión y elegir la ruta quirúrgica. A continuación el paciente es intervenido quirúrgicamente de forma convencional. Pero en el propio quirófano se identifican y se hacen corresponder determinados detalles anatómicos del paciente y la imagen 3-D de la consola del neuronavegador. De forma que en todo momento tenemos conocimiento de dónde estamos con respecto a la lesión hacia la que vamos.
Se aprovecha la capacidad de reproducción tridimensional de las imágenes completas del cerebro en el TAC y en la RM. Se puede por tanto, localizar la lesión y elegir la ruta quirúrgica. A continuación el paciente es intervenido quirúrgicamente de forma convencional. Pero en el propio quirófano se identifican y se hacen corresponder determinados detalles anatómicos del paciente y la imagen 3-D de la consola del neuronavegador. De forma que en todo momento tenemos conocimiento de dónde estamos con respecto a la lesión hacia la que vamos.
No obstante, la capacidad técnica actual de los neuronavegadores es muy inmadura y se ocasionan, de hecho, muchas circunstancias en las que se puede producir errores que hagan fracasar y perderse al cirujano. Entre los más importantes por solventar están la inexistencia de conocimiento en tiempo real de dónde nos encontramos y la falta de datos anatómicos fiables y visibles en caso de perderse, como sería el dibujo venoso o arterial individual.
Lo importante, por tanto, no es tener un neuronavegador sino tener los conceptos de neuronavegación y utilizar las conocimientos quirúrgicos y equipamientos más adecuados para localizar la lesión, definir la ruta anatomo-funcional más correcta y con menor riesgo para el paciente y completar la extirpación de la lesión con mínimas o nulas secuelas neurológicas.
Desde hace varios años nosotros utilizamos un sistema, sin necesidad de “frameless stereotaxy”, con superposición de imágenes de Resonancia Magnética, TAC, arteriografía y Atlas Estereotáxico de Talairach. Se obtienen así mapas anatomo-funcionales de cada paciente, donde representamos las estructuras más importantes, su función y su relación con la lesión. Esto permite que localicemos el surco más cercano a la lesión (visualizando y comparando el dibujo venoso y arterial del esquema previo con el de la corteza cerebral expuesta). A través de una disección de las surcos y circunvoluciones del cerebro, sin atravesar el parénquima, se pueda llegar al tumor o a la lesión vascular y resecarlos.
D.- RADIOCIRUGÍA
La radiocirugía es una técnica de radioterapia selectiva que intenta dar el máximo de radiación en una zona determinada sin afectar al resto del cerebro, como sucede con la radioterapia convencional.
Esta técnica consiste en colocar la guía estereotáxica, localizar la lesión que se quiere tratar y aplicar haces muy finos de radiación desde múltiples puntos externos que van a confluir todos ellos en la lesión.
 Este proceso se puede llevar a cabo mediante dos sistemas: Uno fijo, diseñado por Leksell y denominado Unidad Gamma o Gammaknife, consistente en una semiesfera en la que hay unas 200 pastillas de cobalto, cuyos haces se hacen converger en el centro de dicha semiesfera. Al hacer coincidir la lesión con el centro de la semiesfera se consigue la concentración de un alto nivel de radiación, que destruye la lesión. Otros sistemas se basan en la utilización de aceleradores lineales que giran centrados en la lesión que se desea destruir, aunque son algo menos precisos que el equipo de Leksell.
Este proceso se puede llevar a cabo mediante dos sistemas: Uno fijo, diseñado por Leksell y denominado Unidad Gamma o Gammaknife, consistente en una semiesfera en la que hay unas 200 pastillas de cobalto, cuyos haces se hacen converger en el centro de dicha semiesfera. Al hacer coincidir la lesión con el centro de la semiesfera se consigue la concentración de un alto nivel de radiación, que destruye la lesión. Otros sistemas se basan en la utilización de aceleradores lineales que giran centrados en la lesión que se desea destruir, aunque son algo menos precisos que el equipo de Leksell.
Con estas técnicas se pueden tratar procesos benignos como malformaciones arteriovenosas o tumores (neurinomas, meningiomas…) cuya extirpación puede suponer un alto riesgo. También se aplica para el tratamiento de determinadas lesiones malignas, como las metástasis, únicas o en pequeño número. Por último, cada vez más se están ampliando las aplicaciones en neurocirugía funcional, para tratar enfermedades como el dolor (neuralgia del trigémino), parkinson, epilepsia o en psicocirugía.
La decisión del tratamiento de una determinada lesión por cirugía convencional o radiocirugía ha de estar aconsejado por neurocirujanos conocedores en profundidad de ambas técnicas, que aporten la solución con menores riesgos y mejores resultados. Y no dejarse guiar sólo por la apariencia externa de que estas técnicas no “abren la cabeza” y, por tanto, son a priori la mejor alternativa, dado que también tienen sus riesgos y sus porcentajes de fracasos terapéuticos.
E.- OTROS TIPOS DE TRATAMIENTOS
Con la mismas bases estereotáxicas, se han propuesto otros tipos de tratamientos a determinados tumores cerebrales, como es la radioterapia intersticial, consistente en colocar sustancias radioactivas dentro del tumor, o la quimioterapia intratumoral.
Estas técnicas están abriendo gran cantidad de perspectivas y esperanza de encontrar alternativas de tratamientos «quirúrgicos» para la destrucción de las lesiones tumorales malignas, con mayor precisión, mejor resultado y mínima agresividad al tejido cerebral normal circundante.
NEUROCIRUGÍA FUNCIONAL
 La actividad cerebral es un continuo balance entre zonas con grupos de neuronas excitadoras y núcleos de neuronas inhibidoras. Si este balance se altera, aparecen trastornos excitadores (epilepsia, temblor o dolor…) o inhibidores (acinesia, incapacidad de caminar…).
La actividad cerebral es un continuo balance entre zonas con grupos de neuronas excitadoras y núcleos de neuronas inhibidoras. Si este balance se altera, aparecen trastornos excitadores (epilepsia, temblor o dolor…) o inhibidores (acinesia, incapacidad de caminar…).
La neurocirugía funcional trata de identificar estas zonas o núcleos que se han “liberado” y proceder a destruirlos o a colocar un electrodo por el cual pasa una corriente que inhibe su función. Con cualquiera de estos procedimientos se consigue que cedan los síntomas excitadores o que se desactive la influencia inhibidora de determinados centros, “balanceando” de nuevo la actividad inhibidora-excitadora cerebral.
 Existen ciertas enfermedades que pueden verse favorecidas por estos conceptos terapéuticos y se incluyen fundamentalmente en 4 grandes apartados: Dolor, Epilepsia, Trastornos del Movimiento y Enfermedades Psiquiátricas. En todas y cada una de ellas se han diseñado multitud de métodos de lesión de núcleos encefálicos, que pretenden conseguir dicho balance funcional. Las técnicas estereotáxicas de localización son similares a las descritas, aunque se utilizan referencias y atlas esterotáxicos complejos, para determinar la localización de estos núcleos. Su destrucción se consigue utilizando técnicas de termocoagulación mediante radiofrecuencia, técnicas mecánicas (leucotomos) o radioquirúrgicas.
Existen ciertas enfermedades que pueden verse favorecidas por estos conceptos terapéuticos y se incluyen fundamentalmente en 4 grandes apartados: Dolor, Epilepsia, Trastornos del Movimiento y Enfermedades Psiquiátricas. En todas y cada una de ellas se han diseñado multitud de métodos de lesión de núcleos encefálicos, que pretenden conseguir dicho balance funcional. Las técnicas estereotáxicas de localización son similares a las descritas, aunque se utilizan referencias y atlas esterotáxicos complejos, para determinar la localización de estos núcleos. Su destrucción se consigue utilizando técnicas de termocoagulación mediante radiofrecuencia, técnicas mecánicas (leucotomos) o radioquirúrgicas.
En estos últimos años se ha podido llegar a la concepción de dejar implantado un electrodo en dichas zonas o núcleos, de forma crónica a lo largo de años. La estimulación produce los mismos o mejores efectos que las lesiones tradicionales. Estas técnicas de neuroestimulación o, mejor, de neuromodulación están presentando un alto grado de eficacia en trastornos del movimiento como la Enfermedad de Parkinson y ciertos tipos de temblor, así como en determinadas situaciones de dolor incoercible, psicocirugía e incluso epilepsia.



últimos comentarios recibidos